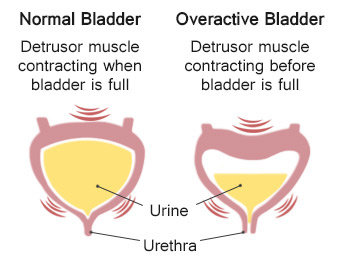
Beser atau Overactive bladder adalah Masalah dengan fungsi kandung kemih yang menyebabkan kebutuhan mendadak untuk buang air kecil.
Apakah yang dimaksud dengan Beser atau Overactive bladder ?
Beser atau Overactive bladder adalah Masalah dengan fungsi kandung kemih yang menyebabkan kebutuhan mendadak untuk buang air kecil.
Apakah yang dimaksud dengan Beser atau Overactive bladder ?
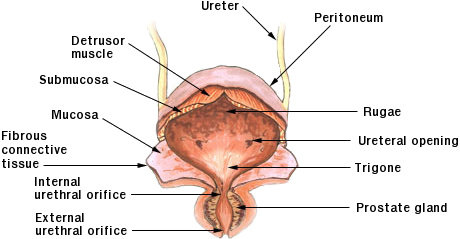
Overactive bladder (OAB) adalah suatu kondisi yang ditandai dengan adanya gejala urgensi dengan atau tanpa inkontinensia. Gejala lain yang berkaitan adalah frekuensi dan nokturia, tanpa kelainan patologis maupun metabolik.
Urgensi didefinisikan sebagai rasa ingin berkemih mendadak yang sulit ditahan, sedangkan frekuensi didefinisikan sebagai berkemih lebih dari 8 kali per 24 jam.
Nokturia didefinisikan sebagai bangun tidur lebih dari 1 kali saat malam 2 untuk berkemih.
Angka kejadian Overactive bladder (OAB) diperkirakan melebihi dari yang selama ini tercatat, karena banyak yang tidak dilaporkan dan diobati. Beberapa orang menganggap hal yang normal sejalan dengan bertambahnya usia, terutama di kalangan masyarakat ekonomi menengah ke bawah.
Penderita OAB yang berobat biasanya berasal dari golongan ekonomi menengah ke atas karena dirasa cukup mengganggu aktivitas sosialnya. Dokter umum sebagai penyedia layanan kesehatan di tingkat primer memiliki peranan penting dalam mendiagnosis dini dan menangani OAB ini.
Dengan penanganan yang baik diharapkan kualitas hidup pasien juga meningkat, karena tidak jarang OAB mengakibatkan penderita merasa malu dan menarik diri dari kehidupan sosial karena merasa dirinya tidak bersih dan berbau kurang sedap. Pasien juga mengalami gangguan tidur karena harus bolak-balik ke 4 kamar mandi saat malam hari.
ANAMNESIS
Anamnesis teliti terutama untuk mengetahui ada tidaknya urgensi, frekuensi dan nokturia dan menyingkirkan penyebab lain yang memiliki gejala yang mirip, misalnya infeksi saluran kemih, batu dan tumor kandung kemih.
Poliuri juga didapatkan pada pasien diabetes melitus atau pasien dalam pengobatan diuretik. Keluarnya urin yang tidak disadari pada saat aktivitas yang meningkatkan tekanan intra-abdomen, seperti batuk, bersin dan tertawa, didapatkan pada stress urinary incontinence.
DIAGNOSIS
Pemeriksaan fisik dilakukan secara menyeluruh, terutama status urologis dan ginekologis. Rectal touche dilakukan untuk menilai tonus sfingter ani dan refleks bulbokavernosus (BCR), mencari kemungkinan adanya massa di rektum dan menilai keadaan prostat.
Kelainan urologis seperti BPH bisa menyebabkan over flow urinary incontinence, yaitu keluarnya urine yang tidak disadari akibat dari over distensi bulibuli karena obstruksi traktus urinarius bagian bawah.
Stress urinary incontinence lebih sering terjadi pada wanita yang pernah melahirkan.
Pemeriksaan penunjang yang dianjurkan yaitu urinalisis dan pemeriksaan gula darah. Urinalisis untuk menyingkirkan hematuria, piuria, bakteriuria, glukosuria dan proteinuria, sedangkan pemeriksaan gula darah untuk mendeteksi adanya diabetes melitus.
Uji urodinamik sederhana dapat dilakukan. Sisa urin pasca berkemih (post-void residual urine volume) perlu diperkirakan pada pemeriksaan fisis. Pengukuran spesifik dapat dilakukan dengan kateterisasi urin.
Normalnya, sisa urin kurang dari 50 mL. Bila lebih dari 200 mL, menandakan adanya overflow bladder.
Stress test dikerjakan dengan melihat ada tidaknya rembesan urin pada saat dilakukan penekanan abdomen. Test tersebut juga dikerjakan ketika kandung kemih penuh dan ada desakan keinginan untuk berkemih, dimana pasien diminta untuk batuk ketika sedang diperiksa dalam posisi litotomi atau berdiri. Merembesnya urin seringkali dapat dilihat pada stress urinary incontinence.
Gold standard dalam mendiagnosis OAB adalah kartu catatan berkemih (bladder 3 diary). Dicatat misalnya waktu berkemih dan jumlah urin yang keluar, baik secara normal, maupun karena tak-tertahan, setidaknya dalam tiga hari terakhir.
Urgensi diklasifikasikan dalam 5 kategori, mulai kategori 1 (berkemih masih bisa ditahan) hingga 5 (tak tertahan).
TERAPI
Setelah diagnosis OAB ditegakkan, pasien diberi terapi kombinasi antara behavioral therapy dan obat anti muskarinik. Terapi kombinasi dipilih karena lebih efektif bila dibandingkan dengan satu macam terapi saja.
Behavioral therapy meliputi edukasi, berpantang makanan dan minuman yang bisa meningkatkan frekuensi berkemih, tidak terlalu banyak minum saat malam hari, latihan menahan kemih (bladder training) dan fisioterapi.
Latihan menahan kemih (memperpanjang interval waktu berkemih) dilakukan dengan teknik relaksasi dan distraksi sehingga frekuensi berkemih 6-7 x/hari.
Pasien diharapkan dapat menahan keinginan berkemih bila belum waktunya. Dianjurkan berkemih pada interval waktu tertentu, mula-mula setiap jam, selanjutnya diperpanjang secara bertahap sampai ingin berkemih setiap 2-3 jam.
Obat yang dipilih berasal dari golongan antimuskarinik, karena bisa meningkatkan kapasitas kandung kemih dan mengurangi frekuensi kontraksi involunter dari kandung kemih. Efek samping obat ini karena afinitasnya terhadap reseptor muskarinik M3 organ lain yang menyebabkan mulut kering, konstipasi dan pandangan kabur.
Obat anti muskarinik antara lain oxybutinin, tolterodine, solifenacin, trospium, darifenacin, dan flavoxate.
Masing-masing obat memiliki afinitas berbeda terhadap reseptor muskarinik M3, yang selanjutnya berpengaruh terhadap efek samping. Tolterodine dikatakan bladder selective, dengan efek samping mulut kering minimal.
Pasien OAB yang tidak menunjukkan perbaikan gejala, setelah terapi selama 2-3 bulan sebaiknya dirujuk ke ahli urologi.