Sepsis neonatorum adalah infeksi bakteri pada aliran darah neonatus selama bulan pertama kehidupan (Stoll, 2007). Sepsis bakterial pada neonatus adalah sindrom klinis dengan gejala infeksi sistemik dan diikuti dengan bakteremia pada bulan pertama kehidupan (usia 0 sampai 28 hari). Terdapat beberapa perkembangan baru mengenai definisi sepsis dalam sepuluh tahun terakhir.
Menurut The International Sepsis Definition Conferences (ISDC, 2001), sepsis adalah sindrom klinis dengan adanya Systemic Inflammatory Response Syndrome (SIRS) dan infeksi. Sepsis merupakan suatu proses berkelanjutan mulai dari infeksi, SIRS, sepsis, sepsis berat, renjatan/ syok septik, disfungsi multiorgan, dan akhirnya kematian (Depkes, 2007).
Klasifikasi
Secara umum sepsis neonatorum diklasifikasikan berdasarkan waktu terjadinya menjadi sepsis neonatorum awitan dini (early-onset neonatal sepsis) dan sepsis neonatorum awitan lambat (late-onset neonatal sepsis). Angka mortalitas sepsis neonatorum awitan lambat lebih rendah 10-20% dibanding dengan sepsis neonatorum awitan dini.
Sepsis neonatorum awitan dini terjadi pada 48-72 jam setelah lahir dan merupakan penyebab terpenting dalam morbiditas dan mortalitas pada neonatus. Angka kejadian sepsis neonatorum awitan dini sebanyak 3,5 kasus per 1000 kelahiran hidup dengan angka mortalitas 15-50%.
Sepsis neonatorum awitan lambat (SNAL) merupakan infeksi postnatal (lebih dari 72 jam) yang diperoleh dari lingkungan sekitar atau rumah sakit (infeksi nosokomial). Proses infeksi ini disebut juga infeksi dengan transmisi horizontal (Depkes, 2007).
Etiologi
Semua infeksi pada neonatus dianggap oportunisitik dan setiap bakteri mampu menyebabkan sepsis. Berbagai macam patogen seperti bakteri, virus, parasit, atau jamur dapat menyebabkan infeksi berat yang mengarah pada sepsis neonatorum. Pola kuman penyebab sepsis berbeda-beda antar negara dan selalu berubah dari waktu ke waktu. Bakteri gram negatif merupakan penyebab terbanyak kejadian sepsis neonatorum di negara berkembang (Modi dan Carr, 2000).
Perbedaan pola kuman penyebab sepsis antar negara berkembang telah diteliti oleh World Health Organization Young Infants Study Group pada tahun 1999 di empat negara berkembang, yaitu Ethiopia, Philipina, Papua New Guinea, dan Gambia. Penelitian tersebut mengemukakan bahwa kuman isolat tersering yang ditemukan pada kultur darah adalah Staphylococcus aureus (23%), Streptococcus pyogenes (20%) dan E. coli (18%). Selain mikroorganisme di atas, patogen yang sering ditemukan adalah Pseudomonas sp, dan Enterobacter sp (WHO, 1999).
Data etiologi sepsis neonatorum di Indonesia tidak banyak didapatkan. Bakteri terbanyak yang ditemukan di Divisi Neonatologi Departemen Ilmu Kesehatan Anak Fakultas Kedokteran Universitas Indonesia – Rumah Sakit Cipto Mangunkusumo – Jakarta pada tahun 2003 berturut-turut adalah Acinetobacter sp, Enterobacter sp, dan Pseudomonas sp (Depkes, 2007).
Data terakhir pada bulan Desember 2006 sampai Juli 2007 menunjukkan Acinetobacter calcoacetius adalah kuman yang paling sering didapatkan (14,7%), diikuti Staphylococcus epidermidis (6,9%), Enterobacter aerogenes (4,9%), Pseudomonas sp (3,9%), dan Eschericia coli (3,9%) (Juniatiningsih dkk., 2008).
Bakteri penyebab sepsis neonatorum di RSUP Sanglah Denpasar didominasi oleh bakteri gram negatif (68,3%), terbanyak adalah Serratia marcescens (23,5%). Bakteri gram positif didapatkan proporsi sebesar 31,7%, terdiri dari Staphylococcus coagulase positive (16,4%), Staphylococcus coagulase negative (10,2%), dan Streptococcus viridans (4,6%) (Kardana, 2011).
Perjalanan penyakit (Patogenesis)
Infeksi bukan merupakan keadaan yang statis. Adanya patogen di dalam darah (bakteremia, viremia) dapat menimbulkan keadaan yang berkelanjutan dari infeksi ke Systemic Inflammatory Response Syndrome (SIRS), sepsis, sepsis berat, syok septik, kegagalan multi organ, dan akhirnya kematian (Depkes, 2007).
Gambar Perjalanan penyakit infeksi pada neonatus (Haque, 2005)
Gejala klinis sepsis neonatorum sangat bervariasi sehingga diagnosis sepsis sulit ditegakkan. Kriteria diagnostik sepsis pada neonatus tidak hanya berdasarkan gejala klinis tetapi juga mencakup pemeriksaan penunjang seperti pemeriksaan laboratorium. Kriteria diagnosis sepsis pada neonatus didasarkan atas perubahan klinis sesuai dengan perjalanan infeksi. Gambaran klinis sepsis neonatorum dikelompokkan menjadi empat variabel, yaitu variabel klinik, variabel hemodinamik, variabel perfusi jaringan, dan variabel inflamasi (Aminullah, 2005).
Tabel Kriteria diagnosis sepsis pada neonatus

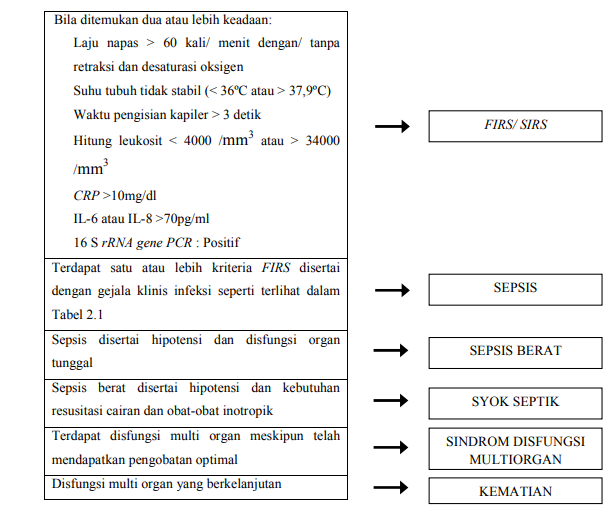
Variabel fisiologis dan laboratorium pada konsep SIRS akan berbeda menurut umur pasien sesuai dengan proses tumbuh kembang anak. International Concensus Conference on Pediatric Sepsis tahun 2002, telah sepakat mengenai definisi SIRS, sepsis, sepsis berat, dan syok septik. Berdasarkan kesepakatan tersebut, definisi sepsis neonatorum ditegakkan bila terdapat SIRS yang dipicu oleh infeksi, baik tersangka infeksi (suspected) maupun terbukti infeksi (proven) (Depkes, 2007).
Tabel Kriteria SIRS

Catatan: Definisi SIRS pada neonatus ditegakkan bila ditemukan 2 dari 4 kriteria dalam tabel (salah satu di antaranya kelainan suhu atau leukosit) Sumber: Goldstein, 2005
Tabel Kriteria infeksi, sepsis, sepsis berat, dan syok septik

Patofisiologi
Janin relatif aman selama dalam kandungan terhadap kontaminasi kuman karena terlindung oleh berbagai organ tubuh seperti plasenta, selaput amnion, korion, dan beberapa faktor anti infeksi pada cairan amnion. Kemungkinan kontaminasi kuman bagaimanapun juga masih dapat terjadi melalui tiga jalan (Depkes, 2007).
-
Pertama, yaitu pada masa antenatal atau sebelum lahir, kuman dari ibu setelah melewati plasenta dan umbilikus, masuk ke dalam tubuh bayi melalui sirkulasi darah janin.
-
Kedua, yaitu pada masa intranatal atau saat persalinan.
-
Ketiga, yaitu pada saat ketuban pecah. Paparan kuman yang berasal dari vagina akan lebih berperan dalam infeksi janin. Kejadian kontaminasi kuman pada bayi yang belum lahir akan meningkat apabila ketuban telah pecah lebih dari 18-24 jam (Depkes, 2007).
Infeksi setelah kelahiran umumnya terjadi akibat infeksi yang diperoleh (acquired infection), yaitu infeksi nosokomial dari lingkungan di luar rahim, misalnya melalui alat pengisap lendir, selang endotrakea, infus, selang nasogastrik, dan botol minuman. Bayi yang mendapat prosedur neonatal invasif seperti kateterisasi umbilikus, bayi dalam ventilator, kurang memperhatikan tindakan antisepsis, rawat inap yang terlalu lama, dan hunian terlalu padat juga mudah mendapat infeksi nosokomial (Depkes, 2007).
Diagnosis
Berbagai penelitian dan pengalaman para ahli telah digunakan untuk menyusun kriteria sepsis neonatorum, baik berdasarkan anamnesis (termasuk adanya faktor risiko ibu dan neonatus terhadap sepsis), gambaran klinis, dan pemeriksaan penunjang. Kriteria sepsis berbeda antara satu tempat dengan tempat lainnya (Rohsiswatmo, 2005).
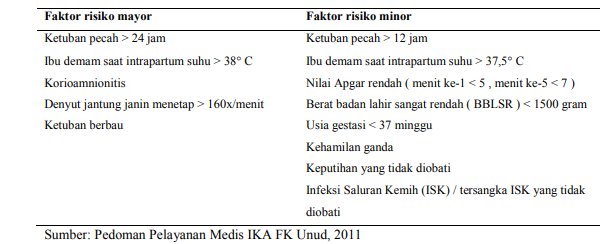
Terjadinya sepsis neonatorum dipengaruhi oleh faktor risiko pada ibu dan neonatus. Faktor-faktor ini dikelompokkan menjadi faktor risiko mayor dan faktor risiko minor. Neonatus dikatakan mempunyai faktor risiko (faktor risiko positif) bila didapatkan satu faktor risiko mayor atau dua faktor risiko minor (Pedoman Pelayanan Medis IKA FK Unud, 2011).
Pendekatan diagnosis dilakukan secara aktif pada neonatus yang mempunyai faktor risiko dengan melakukan pemeriksaan penunjang (septic work- up) sesegera mungkin. Pendekatan khusus ini diharapkan dapat meningkatkan identifikasi pasien secara dini dan penatalaksanaan lebih efisien, sehingga mortalitas dan morbiditas pasien diharapkan dapat membaik (Pusponegoro dkk., 2004).
Tabel Faktor risiko sepsis neonatorum
Gambaran klinis pasien sepsis neonatorum tidak spesifik. Gejala sepsis klasik yang ditemukan pada anak jarang ditemukan pada neonatus, namun keterlambatan penegakan diagnosis dapat berakibat fatal bagi kehidupan neonatus (Shirazi dkk., 2011).
Beberapa rumah sakit di Indonesia mengacu pada buku Panduan Manajemen Masalah Bayi Baru Lahir untuk Dokter, Bidan, dan Perawat di Rumah Sakit tahun 2003 untuk menentukan kriteria sepsis neonatorum (Kosim dkk., 2003). Tabel dibawah ini menerangkan manifestasi klinis sepsis neonatorum (Rohsiswatmo, 2005).
Tabel Manifestasi klinis sepsis neonatorum

Neonatus dikatakan menunjukkan gejala klinis sepsis apabila terdapat satu atau lebih kriteria SIRS disertai dengan satu manifestasi klinis sepsis neonatorum. (Pedoman Pelayanan Medis IKA FK Unud, 2011).
Pemeriksaan penunjang
Pemeriksaan kultur darah sampai saat ini merupakan baku emas dalam menentukan diagnosis sepsis. Pemeriksaan ini mempunyai kelemahan karena hasil kultur akan diketahui dalam waktu minimal tiga sampai lima hari. Kultur darah pada pasien sepsis neonatorum dapat ditemukan hasil yang negatif, meski telah didukung oleh gejala klinis yang jelas. Pemberian antibiotik pada sebagian besar ibu hamil untuk mencegah persalinan prematur diduga sebagai penyebab tidak tumbuhnya bakteri pada media kultur. Hasil kultur juga dipengaruhi oleh kemungkinan pemberian antibiotik sebelumnya pada neonatus yang dapat menekan pertumbuhan kuman. Hasil kultur negatif palsu juga dapat disebabkan sedikitnya jumlah sampel darah yang diperiksa (Depkes, 2007).
Pewarnaan gram merupakan teknik tertua dan sampai saat ini masih sering digunakan di laboratorium dalam melakukan identifikasi kuman. Pemeriksaan untuk identifikasi awal ini dapat dilaksanakan pada rumah sakit dengan fasilitas laboratorium terbatas, walaupun dilaporkan terdapat kesalahan pembacaan pada 0,7% kasus serta bermanfaat dalam menentukan penggunaan antibiotik pada awal pengobatan sebelum didapatkan hasil pemeriksaan kultur bakteri (Depkes, 2007).
Pemeriksaan lain untuk mendiagnosis sepsis neonatorum adalah pemeriksaan komponen darah. Sekitar 10-60% pasien sepsis neonatorum menunjukkan jumlah trombosit yang kurang dari 100.000/mm3 dan terjadi pada satu sampai tiga minggu setelah diagnosis sepsis ditegakkan. Sel darah putih dianggap lebih sensitif dalam menunjang diagnosis daripada jumlah trombosit. Enam puluh persen pasien sepsis biasanya disertai perubahan hitung neutrofil. Rasio antara neutrofil imatur dan neutrofil total (rasio I:T) sering dipakai sebagai penunjang diagnosis sepsis neonatorum. Sensitivitas rasio I:T ini 60-90%, sehingga untuk diagnosis perlu disertai kombinasi dengan gambaran klinis dan pemeriksaan penunjang lain. C-reactive protein adalah protein yang timbul pada fase akut kerusakan jaringan, meningkat pada 50-90% pasien sepsis neonatorum. Pemeriksaan ini tidak dapat dipakai sebagai indikator tunggal dalam menegakkan sepsis neonatorum karena dapat meningkat pada berbagai kerusakan jaringan tubuh (Sundari dkk., 2008; Aminullah, 2010).
Salah satu upaya yang dilakukan akhir-akhir ini dalam menentukan diagnosis dini sepsis neonatorum adalah pemeriksaan biomolekuler dengan menggunakan Polymerase Chain Reaction (PCR). Kadar sitokin proinflamasi (IL- 2, IL-6, IFN-g, TNF-a) dan antiinflamasi (IL-4, IL-10) pada bayi baru lahir akan terlihat meningkat pada bayi dengan infeksi sistemik (Aminullah, 2010).
Kedua pemeriksaan terakhir (pemeriksaan biomolekuler ataupun respon imun) memerlukan teknologi kedokteran yang lebih canggih dan biaya mahal yang mungkin belum bisa terjangkau oleh sebagian besar negara berkembang. Dari riwayat penyakit, gejala klinik, pemeriksaan penunjang ataupun pemeriksaan laboratorium tampaknya belum ada informasi tunggal yang dapat dipakai sebagai indikator sepsis sehingga perlu dipertimbangkan kombinasi berbagai informasi dalam menentukan diagnosis (Aminullah, 2010).
Penatalaksanaan
Eliminasi kuman penyebab merupakan pilihan utama dalam tata laksana sepsis neonatorum, sedangkan penentuan kuman penyebab membutuhkan waktu dan mempunyai kendala tersendiri. Penggunaan antibiotik empiris dapat segera dilakukan dengan memperhatikan pola kuman penyebab yang tersering ditemukan. Antibiotik empiris dapat segera diganti apabila sensitivitas kuman diketahui. Beberapa terapi suportif (adjuvant) juga mulai dilakukan, walaupun beberapa dari terapi tersebut belum terbukti menguntungkan (Depkes, 2007).
Terapi suportif pada keadaan sepsis sangat dibutuhkan, seperti pemberian oksigen, inotropik, dan komponen darah. Terapi suportif dalam kepustakaan disebut dengan terapi adjuvant dan beberapa terapi yang dilaporkan di kepustakaan antara lain pemberian intravenous immunoglobulin (IVIG), transfusi dan komponen darah, granulocyte-macrophage colony stimulating factor (G-CSF dan GM-CSF), transfusi tukar (TT), serta inhibitor reseptor IL-1 (Depkes, 2007).
Komplikasi
Komplikasi sepsis neonatorum antara lain meningitis yang dapat menyebabkan terjadinya hidrosefalus dan/ atau leukomalasia periventrikular. Komplikasi acute respiratory distress syndrome (ARDS) dan syok septik dapat dijumpai pada pasien sepsis neonatorum. Komplikasi lain adalah berhubungan dengan penggunaan aminoglikosida, seperti tuli dan/ atau toksisitas pada ginjal, komplikasi akibat gejala sisa atau sekuele berupa defisit neurologis mulai dari gangguan perkembangan sampai dengan retardasi mental bahkan sampai menimbulkan kematian (Depkes, 2007).
Prognosis
Prognosis pasien adalah lebih baik bila diagnosis dilakukan lebih dini dan terapi yang diberikan tepat. Angka kematian dapat meningkat bila tanda dan gejala awal serta faktor risiko sepsis neonatorum tidak dapat dikenali dengan baik. Rasio kematian pada sepsis neonatorum dua sampai empat kali lebih tinggi pada bayi kurang bulan dibandingkan bayi cukup bulan (Depkes, 2007).






