Nefropati adalah penyakit atau gangguan ginjal yang disebabkan oleh rusaknya pembuluh darah atau unit-unit ginjal yang bekerja membersihkan darah. Merupakan salah satu komplikasi diabetes kronis.
Apa yang dimaksud dengan Nefropati ?

Nefropati adalah penyakit atau gangguan ginjal yang disebabkan oleh rusaknya pembuluh darah atau unit-unit ginjal yang bekerja membersihkan darah. Merupakan salah satu komplikasi diabetes kronis.
Apa yang dimaksud dengan Nefropati ?
Nefropati Diabetika adalah penyakit ginjal akibat penyakit DM yang merupakan penyebab utama gagal ginjal di Eropa dan USA.(5) Ada 5 fase Nefropati Diabetika. Fase I, adalah hiperfiltrasi dengan peningkatan GFR, AER (albumin ekretion rate) dan hipertropi ginjal. Fase II ekresi albumin relative normal (<30mg/24j) pada beberapa penderita mungkin masih terdapat hiperfiltrasi yang mempunyai resiko lebih tinggi dalam berkembang menjadi Nefropati Diabetik. Fase III, terdapat mikro albuminuria (30-300mg/24j). Fase IV, Difstick positif proteinuria, ekresi albumin >300mg/24j, pada fase ini terjadi penurunan GFR dan hipertensi biasanya terdapat. Fase V merupakan End Stage Renal Disease (ESRD), dialisa biasanya dimulai ketika GFRnya sudah turun sampai 15ml/mnt.(2)
Hipertensi atau tekanan darah yang tinggi merupakan komplikasi dari penyakit DM dipercaya paling banyak menyebabkan secara langsung terjadinya Nefropati Diabetika. Hipertensi yang tak terkontrol dapat meningkatkan progresifitas untuk mencapai fase Nefropati Diabetika yang lebih tinggi (Fase V Nefropati Diabetika).(9)
Tidak semua pasien DM tipe I dan II berakhir dengan Nefropati Diabetika. Dari studi perjalanan penyakit alamiah ditemukan beberapa faktor resiko antara lain:
Hipertensi dan prediposisi genetika
Kepekaan (susceptibility) Nefropati Diabetika
Antigen HLA (human leukosit antigen)
Beberapa penelitian menemukan hubungan Faktor genetika tipe antigen HLA dengan kejadian Nefropati Diabetik. Kelompok penderita diabetes dengan nefropati lebih sering mempunyai Ag tipe HLA-B9
Glukose trasporter (GLUT)
Setiap penderita DM yang mempunyai GLUT 1-5 mempunyai potensi untuk mendapat Nefropati Diabetik.
Hiperglikemia
Konsumsi protein hewani(10)
Pada diabetes perubahan pertama yang terlihat pada ginjal adalah pembesaran ukuran ginjal dan hiperfiltrasi. Glukosa yang difiltrasi akan direabsorbsi oleh tubulus dan sekaligus membawa natrium, bersamaan dengan efek insulin (eksogen pada IDDM dan endogen pada NIDDM) yang merangsang reabsorbsi tubuler natrium, akan menyebabkan volume ekstrasel meningkat, terjalah hiperfiltrasi. Pada diabetes, arteriole eferen, lebih sensitive terhadap pengaruh angiotensin II dibanding arteriole aferen,dan mungkin inilah yang dapat menerangkan mengapa pada diabetes yang tidak terkendali tekanan intraglomeruler naik dan ada hiperfiltrasi glomerus.(6)
Progresifitas kelainan ginjal pada diabetes militus tipe I (IDDM) dapat dibedakan dalam 5 tahap:
Stadium I (Hyperfiltration-Hypertropy Stage)
Secara klinik pada tahap ini akan dijumpai:
Stadium II (Silent Stage)
Ditandai dengan:
Stadium III (Incipient Nephropathy Stage)
Stadium ini ditandai dengan:
Stadium IV (Overt Nephroathy Stage)
Stadium ini ditandai dengan:
Stadium V (End Stage Renal Failure)
Pada stadium ini laju filtrasi glomerulus sudah mendekati nol dan dijumpai fibrosis ginjal.
Rata-rata dibutuhkan waktu15-17 tahun untuk sampai pada stadium IV dan 5-7 tahun kemudian akan sampai stadium V.
Ada perbedaan gambaran klinik dan patofisiologi Nefropati Diabetika antara diabetes mellitus tipe I (IDDM) dan tipe II (NIDDM). Mikroalbuminuria seringkali dijumpai pada NIDDM saat diagnosis ditegakkan dan keadaan ini serigkali reversibel dengan perbaikan status metaboliknya. Adanya mikroalbuminuria pada DM tipe II merupakan prognosis yang buruk.
Atas dasar penelitian kasus-kasus di Surabaya, maka berdasarkan visibilitas, diagnosis, manifestasi klinik, dan prognosis, telah dibuat kriteria diagnosis klasifikasi Nefropati Diabetika tahun 1983 yang praktis dan sederhana. Diagnosis Nefropati Diabetika dapat dibuat apabila dipenuhi persyaratan seperti di bawah ini:
Data yang didapatkan pada pasien antara lain pada:
Anamnesis
Dari anamnesis kita dapatkan gejala-gejala khas maupun keluhan tidak khas dari gejala penyakit diabetes. Keluhan khas berupa poliuri, polidipsi, polipagi, penurunan berat badan. Keluhan tidak khas berupa: kesemutan, luka sukar sembuh, gatal-gatal pada kulit, ginekomastia, impotens.(8)
Pemeriksaan Fisik
Pemeriksaan Mata
Pada Nefropati Diabetika didapatkan kelainan pada retina yang merupakan tanda retinopati yang spesifik dengan pemeriksaan Funduskopi, berupa :
Obstruksi kapiler, yang menyebabkan berkurangnya aliran darah dalam kapiler retina.
Mikroaneusisma, berupa tonjolan dinding kapiler, terutama daerah kapiler vena.
Eksudat berupa :
Shunt artesi-vena, akibat pengurangan aliran darah arteri karena obstruksi kapiler.
Perdarahan bintik atau perdarahan bercak, akibat gangguan permeabilitas mikroaneurisma atau pecahnya kapiler.
Neovaskularisasi
Bila penderita jatuh pada stadium end stage (stadium IV-V) atau CRF end stage, didapatkan perubahan pada :
Proteinuria yang persisten selama 2 kali pemeriksaan dengan interval 2 minggu tanpa ditemukan penyebab proteinuria yang lain atau proteinuria satu kali pemeriksaan plus kadar kreatinin serum > 2,5 mg/dl.(8)
A. Nefropati Diabetik Pemula (Incipatien diabetic nephropathy)
1. Pengendalian hiperglikemia
Pengendalian hiperglikemia merupakan langkah penting untuk mencegah/mengurangi semua komplikasi makroangiopati dan mikroangiopati.
Diet
Diet harus sesuai dengan rekomendasi dari Sub Unit Endokrinologi & Metabolisme, misalnya reducing diet khusus untuk pasien dengan obesitas. Variasi diet dengan pembatasan protein hewani bersifat individual tergantung dari penyakit penyerta :
Pengendalian hiperglikemia
Insulin
Optimalisasi terapi insulin eksogen sangat penting, karena :
Normalisasi metabolisme seluler dapat mencegah penimbunan toksin seluler (polyol) dan metabolitnya (myoinocitol)
Isnulin dapat mencegah kerusakan glomerulus
Mencegah dan mengurangi glikolisis protein glomerulus yang dapat menyebabkan penebalan membran basal dan hilangnya kemampuan untuk seleksi protein dan kerusakan glomerulus (permselectivity).
Memperbaiki fatal tubulus proksimal dan mencegah reabsorpsi glukosa sebagai pencetus nefomegali. Kenaikan konsentrasi urinary N-acetyl-D- glucosaminidase (NAG) sebagai petanda hipertensi esensial dan nefropati.
Mengurangi dan menghambat stimulasi growth hormone (GH) atau insulin-like growth factors (IGF-I) sebagai pencetus nefromegali.
Mengurangi capillary glomerular pressure (Poc) 2). Obat antidiabetik oral (OADO)
Alternatif pemberian OADO terutama untuk pasien-pasien dengan tingkat edukasi rendah sebagai upaya memelihara kepatuhan (complience). Pemilihan macam/tipe OADO harus diperhatikan efek farmakologi dan farmakokinetik antara lain :
a. Eleminasi dari tubuh dalam bentuk obat atau metabolitnya.
b. Eleminasi dari tubuh melalui ginjal atau hepar.
c. Perbedaan efek penghambat terhadap arterial smooth muscle cell (ASMC).
d. Retensi Na+ sehingga menyebabkan hipertensi.
Pengendalian hipertensi
Pengelolaan hipertensi pada diabetes sering mengalami kesulitan berhubungan dengan banyak faktor antara lain :
Sasaran terapi hipertensi terutama mengurangi/mencegah angka morbiditas dan mortalitas penyakit sistem kardiovaskuler dan mencegah nefropati diabetik. Pemilihan obat antihipertensi lebih terbatas dibandingkan dengan pasien angiotensin-corverting (EAC)
Golongan penghambat enzim angiotensin-coverting (EAC) Hasil studi invitro pada manusia penghambat EAC dapat mempengaruhi efek Ang-II (sirkulasi dan jaringan).
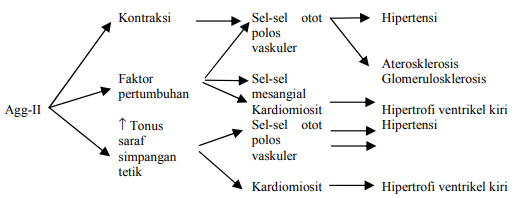
Gambar efek patologi angiotensin-II
Golongan antagonis kalsium
Mekanisme potensial untuk meningkatkan risiko (efek samping):
Peneliti lain masih mengajurkan nifedipine GITSs atau non dihydropiridine.
Obat-obat antihipertensi lainnya dapat diberikan tetapi harus memperhatikan kondisi setiap pasien :
Mikroalbuminuria
Pembatasan protein hewani
Sudah lebih ½ abad (50 tahun) diketahui bahwa diet rendah protein (DRP) mencegah progresivitas perjalanan penyakit dari penyakit ginjal eksperimen, tetapi mekanismenya masih belum jelas.
Pembatasan konsumsi protein hewani (0,6-0,8 per kg BB per hari) dapat mengurangi nefromegali, memperbaiki struktur ginjal pada nefropati diabetik (ND) stadium dini Hipotesis DRP untuk mencegah progresivitas kerusakan ginjal:
Efek hemodinamik
Perubahan hemodinamik intrarenal terutama penurunan LFG, plasma flow rate (Q) dan perbedaan tekanan-tekanan hidrolik transkapiler, berakhir dengan penurunan tekanan kapiler glomerulus (PGC = capillarry glomerular preessure)
Efek non-hemodinamik
Memperbaiki selektivitas glomerulus
Kenaikan permeabilitas dinding kapiler glomerulus menyebabkan transudasi circulating macromolecules termasuk lipid ke dalam ruang subendotelial dan mesangium. Lipid terutama oxidize LDL merangsang sintesis sitokin dan chemoattractant dan penimbunan sel-sel inflamasi terutama monosit dan makrofag.
Penurunan ROS
Bila pH dalam tubulus terutama lisosom bersifatt asam dapat menyebabkan disoasi Fe dari transferrin akibat endositosis. Kenaikan konsentrasi Fe selular menyebabkan pembentukan ROS.
Penurunan hipermetabolisme tubular
Konsumsi (kebutuhan) O2 meningkat pada nefron yang masih utuh (intac), diikuti peningkatan transport Na+ dalam tubulus dan merangsang pertukaran Na+/H+.
DRP diharapkan dapat mengurangi energi untuk transport ion dan akhirnya mengurangi hipermetabolisme tubulus.
Mengurangi growth factors & systemic hormones Growth factors memegang peranan penting dalam mekanisme progresivitas kerusakan nefron (sel-sel glomerulus dan tubulus).
DRP diharapkan dapat mengurangi :
Pembentukan transforming growth factor beta (TGF- dan platelet-derived growth factors (PDGF).
Konsentrasi insulin-like growth factors (IGF-1), epithelial-derived growth factors (EDGF), Ang-II (lokal dan sirkulasi), dan parathyroid hormones (PTH).
Efek antiproteinuria dari obat antihipertensi
Penghambat enzim angiotensin-converting (EAC) sebagai terapi tunggal atau kombinasi dengan antagonis kalsium non-dihydropiridine dapat mengurangi proteinuria disertai stabilisasi faal ginjal.
B. Nefropati diabetik nyata (overt diabetic nephropathy)
Manajemen nefropati diabetik nyata tergantung dari gambaran klinis; tidak jarang melibatkan disiplin ilmu lain.
Prinsip umum manajemen nefropati diabetik nyata :
1. Manajemen Utama (esensi)
Pengendalian hipertensi
Diet rendah garam (DRG)
Diet rendah garam (DRG) kurang dari 5 gram per hari penting untuk mencegah retensi Na+ (sembab dan hipertensi) dan meningkatkan efektivitas obat antihipertensi yang lebih proten.
Obat antihipertensi
Pemberian antihipertensi pada diabetes mellitus merupakan permasalahan tersendiri. Bila sudah terdapat nefropati diabetik disertai penurunan faal ginjal, permasalahan lebih rumit lagi.
Beberapa permasalahan yang harus dikaji sebelum pemilihan obat antihipertensi antara lain :
Efek samping misal efek metabolik
Status sistem kardiovaskuler.
Penyesuaian takaran bila sudah terdapat insufisiensi ginjal.
Antiproteinuria
Diet rendah protein (DRP)
DRP (0,6-0,8 gram per kg BB per hari) sangat penting untuk mencegah progresivitas penurunan faal ginjal.
Obat antihipertensi
Semua obat antihipertensi dapat menurunkan tekanan darah sistemik, tetapi tidak semua obat antihipertensi mempunyai potensi untuk mengurangi ekskresi proteinuria.
Penghambat EAC
Banyak laporan uji klinis memperlihatkan penghambat EAC paling efektif untuk mengurangi albuminuria dibandingkan dengan obat antihipertensi lainnya.
Antagonis kalsium
Laporan studi meta-analysis memperlihatkan antagonis kalsium golongan nifedipine kurang efektif sebagai antiproteinuric agent pada nefropati diabetik dan nefropati non-diabetik.
Kombinasi penghambat EAC dan antagonis kalsium non dihydropyridine.
Penelitian invitro dan invivo pada nefropati diabetik (DMT) kombinasi penghambar EAC dan antagonis kalsium non dihydropyridine mempunyai efek.
Optimalisasi terapi hiperglikemia
Keadaan hiperglikemi harus segera dikendalikan menjadi normoglikemia dengan parameter HbA1c dengan insulin atau obat antidiabetik oral (OADO).
2. Managemen Substitusi
Program managemen substitusi tergantung dari kompliaksi kronis lainnya yang berhubungan dengan penyakit makroangiopati dan mikroangiopati lainnya.
Retinopati diabetik
Penyakit sistem kardiovaskuler
Bencana serebrovaskuler
Pengendalian hiperlipidemia
Dianjurkan golongan sinvastatin karena dapat mengurangi konsentrasi kolesterol-LDL.
C. Nefropati diabetik tahap akhir (End Stage diabetic nephropathy) Gagal ginjal termasuk (GGT) diabetik
Saat dimulai (inisiasi) program terapi pengganti ginjal sedikit berlainan pada GGT diabetik dan GGT non-diabetik karena faktor indeks ko- morbiditas. Pemilihan macam terapi pengganti ginjal yang bersifat individual tergantung dari umur, penyakit penyertaa dan faktor indeks ko-morbiditas.
Sumber :
Yuyun Rindiastuti, Nefropati Diabetik, Fakultas Kedokteran UNS