Melasma adalah gangguan kulit yang umum diperoleh yang ditandai dengan bercak hiperpigmentasi lokal pada kulit yang terpapar sinar matahari. Secara histologi, daerah yang terkena menunjukkan peningkatan produksi dan transfer melanosom ke keratinosit (Cestari;Benvenuto, 2005).
Penyebaran melasma melibatkan wajah dengan bagian tersering di dahi, pipi, dan bibir (Fauci et al, 2008).
Sedangkan pada bagian leher dan lengan lebih jarang. Gangguan kulit ini ditandai dengan warna cokelat, dapat pula makula atau patch biru- abu-abu (Taylor, 2007).
Epidemiologi
Melasma pada dasarnya dapat mengenai semua ras terutama penduduk yang terpajan sinar matahari dengan intensitas cukup tinggi (daerah tropis) (Soepardiman, 2010). Balkrishnan et al (2003) menyatakan bahwa salah satu kondisi yang paling umum terjadinya melasma terutama pada individu keturunan Hispanik dan Asia. Sedangkan Sachdeva (2006) dan Dogra;Gupta (2006) menjelaskan tipe kulit Fitzpatrick IV-V merupakan individu yang umum terkena penyakit ini.
Melasma terutama dijumpai pada wanita usia subur dengan riwayat langsung terpajan sinar matahari, meskipun didapatkan pula pada pria (± 10%). Di Indonesia, perbandingan kasus wanita dan pria yaitu 24 : 1.
Insiden terbanyak pada wanita usia 30-44 tahun (Soepardiman, 2010). Berdasarkan penelitian Febrianti, Aryani Sudharmono, IGAK Rata, Irma Bernadette di Departemen Ilmu Kesehatan Kulit dan Kelamin FK Universitas Indonesia/RS. Dr. Cipto Mangunkusumo Jakarta tahun 2004 menunjukkan hasil bahwa epidemiologi melasma 97,93% wanita dan 2,07% pria.
Insidens terbanyak menurut penelitian Rikyanto yang berkonsultasi ke Poli Kulit RSUD Kota Yogyakarta selama 3 tahun (Juni 2001-Juli 2003), kelompok umur kasus melasma terbanyak pada kelompok usia 31-40 tahun (42,4%), dengan frekuensi kunjungan terbanyak adalah 1x kunjungan dan pasien memiliki pekerjaaan yang umumnya adalah pegawai negeri sipil (57,3%).
Etiopatogenesis
Meskipun melasma memiliki banyak faktor etiologi yang diakui namun patogenesis pastinya tidak diketahui (Soepardiman, 2010). Bukti menunjukkan bahwa faktor internal dan lingkungan mungkin bertanggung jawab untuk memicu, mempertahankan, dan membuat kambuh lesi melasma (Tadokoro et al, 2002). Faktor-faktor tersebut seperti pengaruh genetik, paparan radiasi UV, kehamilan, kontrasepsi oral, terapi estrogen / progesteron, disfungsi tiroid, kosmetik, dan obat- obatan seperti obat anti kejang dan fototoksik (Im et al, 2002).
Faktor kausatif yang dianggap berperan pada patogenesis melasma adalah (Soepardiman, 2010) :
-
Sinar ultra violet
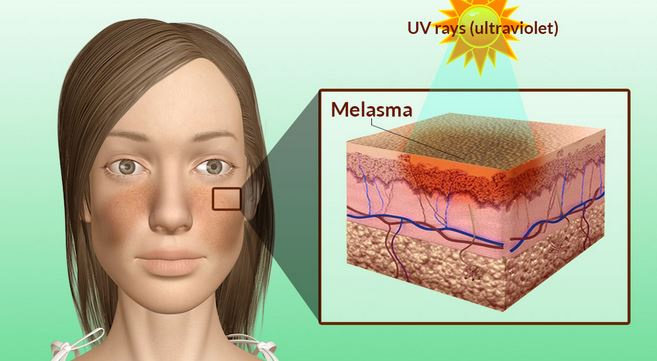
Melanin menyerap radiasi ultra violet di seluruh spektrum yang luas tetapi sangat efektif dalam menyerap sinar ultra violet dengan panjang gelombang 280-320 nm (Rees;Flanagan, 1999). World Health Organization (2013) dalam situsnya menjelaskan bahwa panjang gelombang UV-C 100-280 nm, UV-B 280-315 nm, UV-A 315-400 nm. UV-B merupakan penyebab kerusakan biokemikal yang paling potensial (Park et al, 2008).
Spektrum sinar matahari merusak gugus sulfhidril di epidermis yang merupakan penghambat enzim tirosinase dengan cara mengikat ion Cu dari enzim tersebut. Sinar ultra violet menyebabkan enzim tirosinase tidak dihambat lagi sehingga memacu proses melanogenesis (Soepardiman, 2010). Secara histologi, terjadi peningkatan melanosit epidermal, melanosit dendrit dan perpindahan melanosom ke keratinosit, dan terjadi melanisasi yang meningkat dari melanosom individu (Park et al, 2008).
UV-A akan menyebabkan pigmentasi yang gelap berbatas pada lapisan basal. UV-B menyebabkan pigmentasi yang gelap berbatas pada lapisan epidermis, sedangkan pigmentasi akibat UV-C ringan sekali (Park et al, 2008).
-
Hormon
Hormon estrogen, progesteron, dan MSH (Melanin Stimulating Hormone) berperan pada terjadinya melasma (Soepardiman, 2010). Ranson et al (1988) menjelaskan bahwa penelitian telah menunjukkan estrogen meningkatkan aktivitas tirosinase dan jumlah melanosit in vitro. Sel-sel kulit memiliki reseptor untuk estrogen dan progesteron, dengan ekspresi yang lebih tinggi di daerah wajah dibandingkan dengan daerah lain. Distribusi reseptor ini dapat menjelaskan lokasi preferensial melasma seperti telah diketahui (Im et al, 2002 & Jee et al, 1994).
Pada kehamilan, melasma dipengaruhi oleh faktor hormon. Ketinggian kadar estrogen dan progesteron serta meningkatnya MSH mempontensiasi aktivitas tirosinase dan dengan demikian merangsang melanogenesis (Muallem;Rubeiz, 2006). Soepardiman (2010) mengatakan bahwa melasma pada kehamilan biasanya meluas pada trimester ketiga.
Pigmentasi kulit melasma merupakan efek samping yang paling umum pada pemakaian kontrasepsi oral: 5-34% individu yang terkena dengan insiden yang lebih tinggi terlihat pada ras yang berpigmen (McKenzie, 1971 & Wade et al 1978). Pada pemakai pil kontrasepsi, melasma tampak dalam 1 bulan sampai 2 tahun setelah dimulai pemakaian pil tersebut (Soepardiman, 2010).
-
Obat
Hiperpigmentasi yang disebabkan oleh agen toksik, atau obat- obatan dianggap 10-20% dari semua kasus hiperpigmentasi yang diperoleh (Yani, 2008). Misalnya difenil hidantoin, mesantoin, klorpromasin, sitostatik, dan minosiklin dapat menyebabkan timbulnya melasma. Obat ini ditimbun di lapisan dermis bagian atas dan secara kumulatif dapat merangsang melanogenesis (Soepardiman, 2010).
-
Genetik
Dilaporkan adanya kasus keluarga sekitar 20-70% (Soepardiman, 2010). Faktor genetik melibatkan migrasi melanoblas dan perkembangan serta diferensiasinya di kulit. Morfologi melanosit, struktur matriks melanosom, aktivitas tirosinase dan tipe dari melanin yang disintesis, semua dibawah kontrol genetik (Prananingrum, 2012).Insiden melasma terbanyak terjadi pada individu dengan tipe kulit Fitzpatrick IV-V (Sachdeva, 2005 & Dogra;Gupta, 2006).
-
Ras
Melasma banyak dijumpai pada golongan Hispanik dan golongan kulit berwarna gelap (Soepardiman, 2010).
-
Kosmetika
Pemakaian kosmetika yang mengandung parfum, zat pewarna, atau bahan-bahan tertentu dapat menyebabkan fotosensitivitas yang dapat mengakibatkan timbulnya hiperpigmentasi pada wajah, jika terpajan sinar matahari (Soepardiman, 2010).
-
Idiopatik
Klasifikasi
Terdapat beberapa jenis melasma ditinjau dari gambaran klinis, pemeriksaan histopatologik, dan pemeriksaan dengan sinar Wood.
Berdasarkan gambaran klinis dibedakan menjadi tiga kelompok (Soepardiman, 2010), yaitu:
-
Bentuk sentro-fasial meliputi daerah dahi, hidung, pipi bagian medial, bawah hidung, serta dagu (63%).
-
Bentuk malar meliputi hidung dan pipi bagian lateral (21%)
-
Bentuk mandibular meliputi daerah mandibula (16%) (Soepardiman, 2010)
Berdasarkan pemeriksaan histopatologik dibedakan menjadi dua kelompok (Soepardiman, 2010), yaitu :
-
Melasma tipe epidermal, umumnya berwarna coklat. Melanin terutama terdapat pada lapisan basal dan suprabasal, kadang- kadang diseluruh stratum korneum dan stratum spinosum
-
Melasma tipe dermal, berwarna coklat kebiruan. Terdapat makrofag bermelanin di sekitar pembuluh darah di dermis bagian atas dan bawah, pada dermis bagian atas terdapat fokus-fokus infiltrat
Berdasarkan pemeriksaan dengan sinar Wood, melasma dapat dibedakan menjadi 4 kelompok (Grimes, 1995 & Soepardiman, 2010), yaitu :
-
Tipe epidermal, melasma tampak lebih jelas dengan sinar Wood dibandingkan dengan sinar biasa
-
Tipe dermal, dengan sinar Wood tak tampak warna kontras dibanding dengan sinar biasa
-
Tipe campuran, tampak beberapa lokasi lebih jelas sedang lainnya tidak jelas
-
Tipe sukar dinilai karena warna kulit yang gelap, dengan sinar Wood lesi menjadi tidak jelas sedangkan dengan sinar biasa jelas terlihat.
Pemeriksaan dengan sinar Wood lebih bermakna pada kulit warna terang dan sedang. Pada kulit warna gelap (tipe IV), pemeriksaan dengan sinar Wood tidak bermanfaat (Park et al, 2008).
Manifestasi Klinik
Lesi melasma berupa makula berwarna coklat muda atau coklat tua berbatas tegas dengan tepi tidak teratur, sering pada pipi, dan hidung yang disebut pola malar seperti pada Gambar 2.1. Pola mandibular terdapat pada dagu, sedangkan pola sentrofasial di pelipis, dahi, alis, dan bibir atas. Warna keabu-abuan atau kebiru-biruan terutama pada tipe dermal (Soepardiman, 2010).
Diagnosis
Diagnosis melasma ditegakkan hanya dengan pemeriksaan klinis. Untuk menentukan tipe melasma dilakukan pemeriksaan sinar Wood, sedangkan pemeriksaan histopatologik hanya dilakukan pada kasus- kasus tertentu (Soepardiman, 2010).
Soepardiman (2010) menjelaskan bahwa pemeriksaan pembantu diagnosis pada melasma diantaranya :
a. Pemeriksaan histopatologik
Terdapat dua tipe hipermelanosis, yaitu :
-
Tipe epidermal : melanin terutama terdapat di lapisan basal dan suprabasal, kadang-kadang di seluruh stratum spinosum sampai stratum korneum; sel-sel yang padat mengandung melanin adalah melanosit, sel-sel lapisan basal, dan suprabasal, juga terdapat pada keratinosit dan sel-sel stratum korneum.
-
Tipe dermal : terdapat makrofag bermelanin di sekitar pembuluh darah dalam dermis bagian atas dan bawah; pada dermis bagian atas terdapat fokus-fokus infiltrat.
b. Pemeriksaan mikroskop elektron
Gambaran ultrastruktur melanosit dalam lapisan basal memberi kesan aktivitas melanosit meningkat.
c. Pemeriksaan dengan sinar Wood
-
Tipe epidermal : warna lesi tampak lebih kontras
-
Tipe dermal : warna lesi tidak bertambah kontras
-
Tipe campuran : lesi ada yang bertambah kontras ada yang tidak
-
Tipe tidak jelas : dengan sinar Wood lesi menjadi tidak jelas, sedangkan dengan sinar biasa jelas terlihat.
Penatalaksanaan
Pengobatan melasma memerlukan waktu yang cukup lama, kontrol yang teratur serta kerja sama yang baik antara penderita dan dokter yang menanganinya. Kebanyakan penderita berobat untuk alasan kosmetik. Pengobatan dan perawatan kulit harus dilakukan secara teratur dan sempurna karena melasma bersifat kronis residif.
Pengobatan yang sempurna adalah yang kausal, maka penting dicari etiologinya (Soepardiman, 2010).
a) Pencegahan (Soepardiman, 2010)
-
Pencegahan terhadap timbulnya atau bertambah berat serta kambuhnya melasma adalah perlindungan terhadap sinar matahari. Penderita diharuskan menghindari pajanan langsung sinar ultra violet terutama antara pukul 09.00-15.00. Sebaiknya jika keluar rumah menggunakan payung atau topi yang lebar. Melindungi kulit dengan memakai tabir surya yang tepat, baik mengenai bahan maupun cara pemakaiannya. Pemakaian tabir surya dianjurkan 30 menit sebelum terkena pajanan sinar matahari.
Ada 2 macam tabir surya yang dikenal yaitu tabir surya fisis dan tabir surya kimiawi. Tabir surya fisis adalah bahan yang dapat memantulkan/menghamburkan ultra violet, misalnya : titanium dioksida, seng oksida, kaolin; sedang tabir surya kimiawi adalah bahan yang menyerap ultra violet.
Tabir surya kimiawi ada dua jenis, yaitu :
-
Yang mengandung PABA (Para Amino Benzoic Acid) atau derivatnya, misalnya octil PABA
-
Yang tidak mengandung PABA (non-PABA), misalnya : bensofenon, sinamat, salisilat, dan antranilat.
-
Menghilangkan faktor yang merupakan penyebab melasma misalnya menghentikan pemakaian pil kontrasepsi, menghentikan pemakaian kosmetika yang berwarna atau mengandung parfum, mencegah obat contohnya hidantoin, sitostatika, obat antimalaria, dan minosiklin (Soepardiman, 2010).
b) Pengobatan
1. Pengobatan topikal
-
Hidrokinon
Hidrokinon dipakai dengan konsentrasi 2-5% (Soepardiman, 2010). Hidrokinon menghambat konversi dari DOPA (Dihidroksi Phenil Alanin) terhadap melanin dengan menghambat aktivitas dari enzim tirosinase (Robert, 2009). Soepardiman (2010) menjelaskan bahwa krim tersebut dipakai pada malam hari disertai pemakaian tabir surya pada siang hari. Umumnya tampak perbaikan dalam 6-8 minggu dan dilanjutkan sampai 6 bulan. Efek samping adalah dermatitis kontak iritan atau alergik.
Setelah penghentian penggunaan hidrokinon sering terjadi kekambuhan.
-
Asam retinoat (retinoic acid/tretinoin)
Asam retinoat 0,1% terutama digunakan sebagai terapi tambahan atau terapi kombinasi. Krim tersebut juga dipakai pada malam hari karena pada siang hari dapat terjadi fotodegradasi. Asam retinoat saat ini digunakan sebagai monoterapi dan didapatkan perbaikan klinis secara bermakna meskipun berlangsung cukup lambat. Efek samping berupa eritema, deskuamasi, dan fotosensitasi (Soepardiman, 2010).
-
Asam azeleat (Azeleic acid)
Asam azeleat merupakan obat yang aman untuk dipakai. Pengobatan dengan asam azeleat 20% selama 6 bulan memberikan hasil yang baik. Efek sampingnya rasa panas dan gatal (Soepardiman, 2010).
2. Pengobatan sistemik (Soepardiman, 2010)
-
Asam arkobat/Vitamin C
Vitamin C mempunyai efek merubah melanin bentuk oksidasi menjadi melanin bentuk reduksi yang berwarna lebih cerah dan mencegah pembentukan melanin dengan merubah DOPA kinon menjadi DOPA.
-
Glutation
Glutation bentuk reduksi adalah senyawa sulfhidril yang berpotensi menghambat pembentukan melanin dengan jalan bergabung dengan Cuprum dari tirosinase.
3. Tindakan khusus (Soepardiman, 2010)
-
Pengelupasan kimiawi
Pengelupasan kimiawi dapat membantu pengobatan kelainan hiperpigmentasi. Pengelupasan kimiawi dilakukan dengan mengoleskan asam glikolat 50-70% selama 4 sampai 6 menit dilakukan setiap 3 minggu selama 6 kali.
Sebelum dilakukan pengelupasan kimiawi diberikan krim asam glikolat 10% selama 14 hari.
-
Bedah laser
Bedah laser dengan menggunakan laser Q-Switched Ruby dan Laser Argon kekambuhan dapat juga terjadi.
Derajat Keparahan
Untuk lebih akurat mengukur keparahan melasma dan perbaikan selama pengobatan, Kimbrough-Green dan Griffiths mengembangkan Melasma Area Severity Index (MASI) (Kimbrough;Griffiths, 1994). Skor MASI merupakan pengukuran derajat keparahan melasma yang bersifat subjektif (Taylor, 2007).
Perhitungan skor MASI pada mulanya didasarkan pada area psoriasis dan indeks keparahan yang diperoleh Fredriksson dan Pettersson. Skor MASI menilai 3 faktor yaitu area (A), homogenitas (H), dan intensitas pigmentasi atau kegelapan (D). Perhitungan didasarkan pada 4 area wajah : dahi (F) , malar kanan (MR), malar kiri (ML) , dan dagu (C). Perhitungan area wajah berkorelasi dengan 30%, 30%, 30%, dan 10% dari total area
masing-masing (Taylor, 2007).
Setiap area (A) kemudian diberi nilai numerik untuk persentase pigmentasi melasma yang muncul di daerah tersebut (AF, AMR, AML, dan AC ) sebagai berikut :
- 0 tidak ada keterlibatan,
- 1 keterlibatan kurang dari 10%,
- 2 keterlibatan 10% sampai 29% keterlibatan,
- 3 keterlibatan 30% sampai 49%,
- 4 keterlibatan 50% sampai 69%,
- 5 keterlibatan 70% sampai 89%, dan
- 6 keteribatan 90% sampai 100%.
Kegelapan (D) dari pigmentasi dinilai sebagai berikut : 0 tidak ada; 1 sedikit, 2 ringan, 3 ditandai, dan 4 parah . Homogenitas pigmentasi dinilai sebagai berikut : 0 minimal, 1 sedikit, 2 ringan, 3, ditandai cukup jelas, dan 4 maksimal (Taylor, 2007).
Skor MASI kemudian dihitung dengan menambahkan kegelapan dan homogenitas, mengalikan jumlah dengan nilai numerik dari daerah yang terlibat, dan kemudian mengalikannya dengan persentase dari 4 wilayah. Rata maksimum diperoleh adalah 48 dan minimum 0 (Taylor, 2007).
Oleh karena itu , persamaan untuk menghitung skor MASI adalah
= 0.3 (DF+HF) AF x 0.3 (DMR+HMR) AMR x 0.3 (DML+HML) AM + 0.1 (DC+HC) AC.
Pada skala status hiperpigmentasi atau melasma dibagi menjadi 4 kelas dengan skor 0 (Skor MASI = 0-12) menunjukkan tidak adanya melasma, yang berarti bahwa warna lesi melasma mendekati dari kulit normal di sekitarnya atau hiperpigmentasi sisa minimal; skor 1 (Skor MASI = 13-24) merupakan melasma ringan, yang berarti bahwa warna sedikit lebih gelap daripada kulit normal di sekitarnya; skor 2 (Skor MASI = 25-36) menunjukkan melasma sedang, yang berarti bahwa warnanya cukup gelap dibandingkan dengan kulit normal di sekitarnya; dan skor 3 (Skor MASI = 37- 48) merupakan melasma berat, yang berarti bahwa warna nyata lebih gelap daripada kulit normal di sekitarnya (Taylor et al, 2003).