Beberapa sumber mendefinisikan asfiksia sebagai berikut:
-
Ikatan Dokter Anak Indonesia (IDAI)
Asfiksia adalah kegagalan napas secara spontan dan teratur pada saat lahir atau beberapa saat setelah lahir yang ditandai dengan hipoksemia, hiperkarbia dan asidosis.
-
World Health Organization (WHO)
Asfiksia adalah kegagalan bernapas secara spontan dan teratur segera setelah lahir.
-
America Academy of Pediatric (AAP)
Seorang neonatus bisa disebut asfiksia apabila memenuhi kondisi sebagai berikut:
-
Adanya asidosis (pH <7) pada darah arteri umbilikalis
-
Nilai nilai APGAR setelah menit kelima tetap 0-3
-
Manifestasi neurologis (kejang, hipotoni, koma atau hipoksik iskemik enselopati)
-
Adanya gangguan sistem multiorgan, seperti gangguan kardiovaskular, gastrointestinal, hematologi, pulmoner, atau sistem renal (Prambudi, 2013).
Asfiksia dapat bermanifestasi sebagai disfungsi multiorgan, kejang dan enselopati hipoksik-iskemik, serta asidemia metabolik. Bayi yang mengalami episode hipoksia-iskemi yang signifikan saat lahir memiliki risiko disfungsi dari berbagai organ, dengan disfungsi otak sebagai pertimbangan utama (Lee, et.al, 2008).
Etiologi dan Faktor Risiko Asfiksia
Pengembangan paru bayi baru lahir terjadi pada menit-menit pertama kelahiran dan kemudian disusul dengan pernafasan teratur. Bila terdapat gangguan pertukaran gas atau pengangkutan oksigen dari ibu ke janin, akan terjadi asfiksia janin atau neonatus. Gangguan ini dapat timbul pada masa kehamilan, persalinan atau segera setelah lahir. Hampir sebagian besar asfiksia bayi baru lahir ini merupakan kelanjutan asfiksia janin, karena itu penilaian janin selama masa kehamilan, persalinan memegang peranan yang sangat penting untuk keselamatan bayi. Gangguan yang timbul pada akhir kehamilan atau persalinan hampir selalu disertai anoksia/hipoksia janin dan berakhir dengan asfiksia neonatus dan bayi mendapat perawatan yang adekuat dan maksimal pada saat lahir (Depkes RI, 2008).
Penyebab kegagalan pernafasan pada bayi, adalah :
-
Faktor ibu
Hipoksia ibu dapat menimbulkan hipoksia janin dengan segala akibatnya. Hipoksia ibu ini dapat terjadi kerena hipoventilasi akibat pemberian obat analgetika atau anastesia dalam. Gangguan aliran darah uterus dapat mengurangi aliran darah pada uterus yang menyebabkan berkurangnya aliran oksigen ke plasenta dan janin. Hal ini sering ditemukan pada keadaan seperti gangguan kontraksi uterus, misalnya hipertoni, hipotoni, atau tetani uterus akibat penyakit atau obat, hipotensi mendadak pada ibu karna perdarahan, hipertensi pada penyakit eklamsi dan lain-lain.
-
Faktor plasenta
Pertukaran gas antara ibu dan janin dipengaruhi oleh luas dan kondisi plasenta. Asfiksi janin akan terjadi bila terdapat gangguan mendadak pada plasenta, misalnya solusio plasenta, perdarahan plasenta, dan lain-lain.
-
Faktor fetus
Kompresi umbilikus akan mengakibatkan gangguan aliran darah dalam pembuluh darah umbilikus dan menghambat pertukaran gas antara ibu dan janin. Gangguan aliran darah ini dapat ditemukan pada keadaan tali pusat menumbung, melilit leher, kompresi tali pusat antara janin dan jalan lahir dan lain-lain.
-
Faktor neonatus
Depresi pusat pernafasan pada BBL dapat terjadi karena pemakaian obat anastesi/analgetika yang berlebihan pada ibu secara langsung dapat menimbulkan depresi pusat pernafasan janin, traoma yang terjadi pada persalinan mosalnya perdarahan intra cranial, kelainan kongenital pada bayi masalnya hernia diafragmatika, atresia atau stenosis saluran pernafasan, hipoplasia paru dan lain-lain. (Depkes RI, 2008)
Faktor risiko pada asfiksia, menurut America Academy Pediatric, 2002, dapat dikategorikan sebagai berikut :
Patofisiologi
Kesulitan pada bayi di masa transisi terjadi karena bayi kekurangan oksigen atau kegagalan peningkatan tekanan udara di paru-paru akan mengakibatkan arteriol di paru-paru tetap konstriksi sehingga terjadi penurunan aliran darah ke paru-paru dan pasokan oksigen ke jaringan. Pada beberapa kasus, arteriol di paru-paru gagal untuk berelaksasi walaupun paru-paru sudah terisi dengan udara atau oksigen (Perinasia, 2006).
Pada saat pasokan oksigen berkurang, akan terjadi konstriksi arteriol pada organ seperti usus, ginjal, otot dan kulit, namun demikian aliran darah ke jantung dan otak tetap stabil atau meningkat untuk mempertahankan pasokan oksigen. Penyesuaian distribusi aliran darah akan menolong kelangsungan fungsi organ-organ vital. Walaupun demikian jika kekurangan oksigen berlangsung terus maka terjadi kegagalan fungsi miokardium dan kegagalan peningkatan curah jantung, penurunan tekanan darah, yang mengkibatkan aliran darah ke seluruh organ akan berkurang.
Sebagai akibat dari kekurangan perfusi oksigen dan oksigenasi jaringan, akan menimbulkan kerusakan jaringan otak yang irreversible, kerusakan organ tubuh lain, atau kematian. Keadaan bayi yang membahayakan akan memperlihatkan satu atau lebih tanda-tanda klinis seperti tonus otot buruk karena kekurangan oksigen pada otak, otot dan organ lain;
-
depresi pernapasan karena otak kekurangan oksigen;
-
bradikardia (penurunan frekuensi jantung) karena kekurangan oksigen pada otot jantung atau sel otak;
-
tekanan darah rendah karena kekurangan oksigen pada otot jantung, kehilangan darah atau kekurangan aliran darah yang kembali ke plasenta sebelum dan selama proses persalinan;
-
takipnu (pernapasan cepat) karena kegagalan absorbsi cairan paru-paru;
-
sianosis karena kekurangan oksigen di dalam darah (Perinasia, 2006).
Frekuensi jantung mulai menurun pada saat bayi mengalami apnu primer, sedangkan tekanan darah akan tetap bertahan sampai dimulainya apnu sekunder.
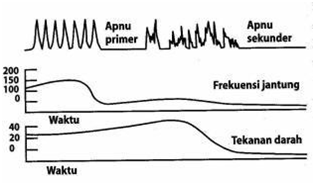
Gambar Perubahan frekuensi jantung dan tekanan darah selama apnu. Sumber : America Academy of Pediatric dan America Heart Association. Buku panduan resusitasi neonatus. Edisi ke-5, 2006
Bayi dapat berada pada fase antara apnu primer dan apnu dan seringkali keadaan yang membahayakan ini dimulai sebelum atau selama persalinan. Akibatnya saat lahir, sulit untuk menilai berapa lama bayi telah berada dalam keadaan membahayakan. Pemeriksaan fisik tidak dapat membedakan antara apnu primer dan sekunder, namun respon pernapasan yang ditunjukkan akan dapat memperkirakan kapan mulai terjadi keadaan yang membahayakan itu (Perinasia, 2006).
Jika bayi menunjukkan tanda pernapasan segera setelah dirangsang, itu adalah apnu primer. Jika tidak menunjukkan perbaikan apa-apa, ia dalam keadaan apnu sekunder. Sebagai gambaran umum, semakin lama seorang bayi dalam keadaan apnu sekunder, semakin lama pula dia bereaksi untuk dapat memulai pernapasan. Walau demikian, segera setelah ventilasi yang adekuat, hampir sebagian besar bayi baru lahir akan memperlihatkan gambaran reaksi yang sangat cepat dalam hal peningkatan frekuensi jantung (Perinasia, 2006).
Jika setelah pemberian ventilasi tekanan positif yang adekuat, ternyata tidak memberikan respons peningkatan frekuensi jantung maka keadaan yang membahayakan ini seperti gangguan fungsi miokardium dan tekanan darah, telah jatuh pada keadaan kritis. Pada keadaan seperti ini, pemberian kompresi dada dan obat-obatan mungkin diperlukan untuk resusitasi (Perinasia, 2006).
Pengkajian klinis
Menurut Buku Acuan Nasional Pelayanan Kesehatan Maternal dan Neonatal (2009) pengkajian pada asfiksia neonatorum untuk melakukan resusitasi semata-mata ditentukan oleh tiga hal penting, yaitu :
-
Pernafasan
Observasi pergerakan dada dan masukan udara dengan cermat. Lakukan auskultasi bila perlu lalu kaji pola pernafasan abnormal, seperti pergerakan dada asimetris, nafas tersengal, atau mendengkur. Tentukan apakah pernafasannya adekuat (frekuensi baik dan teratur), tidak adekuat (lambat dan tidak teratur), atau tidak sama sekali.
-
Denyut jantung
Kaji frekuensi jantung dengan mengauskultasi denyut apeks atau merasakan denyutan umbilicus. Klasifikasikan menjadi >100 atau <100 kali per menit. Angka ini merupakan titik batas yang mengindikasikan ada atau tidaknya hipoksia yang signifikan.
-
Warna
Kaji bibir dan lidah yang dapat berwarna biru atau merah muda. Sianosis perifer (akrosianosis) merupakan hal yang normal pada beberapa jam pertama bahkan hari. Bayi pucat mungkin mengalami syok atau anemia berat. Tentukan apakah bayi berwarna merah muda, biru, atau pucat.
Ketiga observasi tersebut dikenal dengan komponen skor apgar. Dua komponen lainnya adalah tonus dan respons terhadap rangsangan menggambarkan depresi SSP pada bayi baru lahir yang mengalami asfiksia kecuali jika ditemukan kelainan neuromuscular yang tidak berhubungan.
Nilai Apgar pada umumnya dilaksanakan pada 1 menit dan 5 menit sesudah bayi lahir. Akan tetapi, penilaian bayi harus dimulai segera sesudah bayi lahir. Apabila bayi memerlukan intervensi berdasarkan penilaian pernafasan, denyut jantung atau warna bayi, maka penilaian ini harus dilakukan segera. Intervensi yang harus dilakukan jangan sampai terlambat karena menunggu hasil penilaian Apgar 1 menit. Kelambatan tindakan akan membahayakan terutama pada bayi yang mengalami depresi berat (Saifuddin, 2009).
Walaupun Nilai Apgar tidak penting dalam pengambilan keputusan pada awal resusitasi, tetapi dapat menolong dalam upaya penilaian keadaan bayi dan penilaian efektivitas upaya resusitasi. Jadi nilai Apgar perlu dinilai pada 1 menit dan 5 menit. Apabila nilai Apgar kurang dari 7 penilaian nilai tambahan masih diperlukan yaitu tiap 5 menit sampai 20 menit atau sampai dua kali penilaian menunjukkan nilai 8 dan lebih (Saifuddin, 2009).
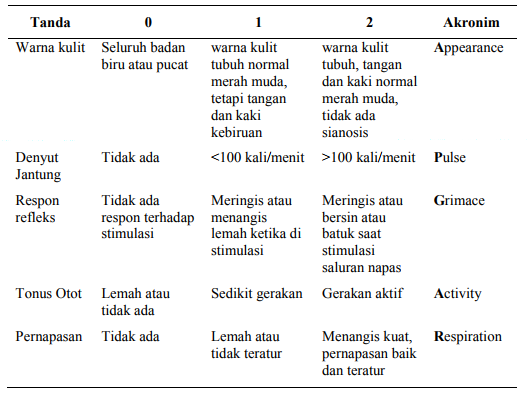
Skor Apgar dapat dilihat pada Tabel berikut:
Tabel Skor Apgar
| Skor |
0 |
1 |
2 |
| Frekuensi jantung |
Tidak ada |
<100x/menit |
>100x/menit |
| Usaha pernafasan |
Tidak ada |
Tidak teratur, lambat |
Teratur, menangis |
| Tonus otot |
Lemah |
Beberapa tungkai fleksi |
Semua tungkai fleksi |
| Iritabilitas reflex |
Tidak ada |
Menyeringai |
Batuk/menangis |
| Warna kulit |
Pucat |
Biru |
Merah muda |
Penegakkan Diagnosis
Anamnesis
Anamnesis diarahkan untuk mencari faktor risiko terhadap terjadinya asfiksia neonatorum.
Pemeriksaan fisis
-
Bayi tidak bernafas atau menangis
-
Denyut jantung kurang dari 100x/menit Tonus otot menurun
-
Bisa didapatkan cairan ketuban ibu bercampur mekonium, atau sisa mekonium pada tubuh bayi
-
BBLR
Pemeriksaan penunjang
Laboratorium : hasil analisis gas darah tali pusat menunjukkan hasil asidosis pada darah tali pusat:
- PaO2 < 50 mm H2O
- PaCO2 > 55 mm H2
- pH < 7,30
Bila bayi sudah tidak membutuhkan bantuan resusitasi aktif, pemeriksaan penunjang diarahkan pada kecurigaan atas komplikasi, berupa:
-
Darah perifer lengkap
-
Analisis gas darah sesudah lahir
-
Gula darah sewaktu
-
Elektrolit darah (Kalsium, Natrium, Kalium)
-
Ureum kreatinin
-
Laktat
-
Pemeriksaan radiologi/foto dada
-
Pemeriksaan radiologi/foto abdomen tiga posisi
-
Pemeriksaan USG Kepala
-
Pemeriksaan EEG
-
CT scan kepala (Depkes RI, 2008).
Penatalaksanaan
Sebagian besar bayi baru lahir tidak membutuhkan intervensi dalam mengatasi transisi dari intrauterin ke ekstrauterin, namun sejumlah kecil membutuhkan berbagai derajat resusitasi.
Persiapan resusitasi
-
Satu tenaga terampil terlatih untuk resusitasi, yang dapat melakukan resusitasi secara lengkap
-
Tenaga tambahan
-
Peralatan resusitasi yang memadai
-
Tindakan pencegahan infeksi (Prambudi, 2013)
Peralatan/bahan yang disiapkan
Resusitasi neonatus
Secara garis besar pelaksanaan resusitasi adalah sebagai berikut:
Pada pemeriksaan atau penilaian awal dilakukan dengan menjawab 3 pertanyaan:
Bila semua jawaban ”ya” maka bayi dapat langsung dimasukkan dalam prosedur perawatan rutin dan tidak dipisahkan dari ibunya. Bayi dikeringkan, diletakkan di dada ibunya dan diselimuti dengan kain linen kering untuk menjaga suhu.
Bila terdapat jawaban ”tidak” dari salah satu pertanyaan di atas maka bayi memerlukan satu atau beberapa tindakan resusitasi berikut ini secara berurutan:
-
Langkah awal dalam stabilisasi
-
Memberikan kehangatan
-
Memposisikan bayi dengan sedikit menengadahkan kepalanya
-
Membersihkan jalan napas sesuai keperluan
-
Mengeringkan bayi, merangsang pernapasan dan meletakkan pada posisi yang benar
-
Ventilasi tekanan positif
-
Pastikan bayi diletakkan dalam posisi yang benar.
-
Agar VTP efektif, kecepatan memompa (kecepatan ventilasi) dan tekanan ventilasi harus sesuai.
-
Kecepatan ventilasi sebaiknya 40-60 kali/menit.
-
Tekanan ventilasi yang dibutuhkan sebagai berikut, Nafas pertama setelah lahir, membutuhkan: 30-40 cm H2O. Setelah nafas pertama, membutuhkan: 15-20 cm H2O. Bayi dengan kondisi atau penyakit paru-paru yang berakibat turunnya compliance, membutuhkan: 20-40 cm H2O. Tekanan ventilasi hanya dapat diatur apabila digunakan balon yang mempunyai pengukuran tekanan.
-
Observasi gerak dada bayi: adanya gerakan dada bayi turun naik merupakan bukti bahwa sungkup terpasang dengan baik dan paru-paru mengembang. Bayi seperti menarik nafas dangkal. Apabila dada bergerak maksimum, bayi seperti menarik nafas panjang, menunjukkan paru-paru terlalu mengembang, yang berarti tekanan diberikan terlalu tinggi. Hal ini dapat menyebabkan pneumothoraks.
-
Observasi gerak perut bayi: gerak perut tidak dapat dipakai sebagai pedoman ventilasi yang efektif. Gerak paru mungkin disebabkan masuknya udara ke dalam lambung.
-
Penilaian suara nafas bilateral: suara nafas didengar dengan menggunakan stetoskop. Adanya suara nafas di kedua paru-paru merupakan indikasi bahwa bayi mendapat ventilasi yang benar.
-
Observasi pengembangan dada bayi: apabila dada terlalu berkembang, kurangi tekanan dengan mengurangi meremas balon. Apabila dada kurang berkembang, mungkin disebabkan oleh salah satu penyebab berikut: perlekatan sungkup kurang sempurna, arus udara terhambat, dan tidak cukup tekanan.
Apabila dengan tahapan diatas dada bayi masih tetap kurang berkembang sebaiknya dilakukan intubasi endotrakea dan ventilasi pipa-balon (Saifuddin, 2009).
-
Kompresi dada
Teknik kompresi dada ada 2 cara:
Kedalaman dan tekanan
Koordinasi VTP dan kompresi dada
Untuk memastikan frekuensi kompresi dada dan ventilasi yang tepat, pelaku kompresi mengucapkan “satu – dua – tiga - pompa-…” (Prambudi, 2013).
-
Intubasi endotrakeal
Langkah 1: Persiapan memasukkan laringoskopi
Langkah 2: Memasukkan laringoskopi
-
Daun laringoskopi di sebelah kanan lidah
-
Geser lidah ke sebelah kiri mulut
-
Masukkan daun sampai batas pangkal lidah
Langkah 3: Angkat daun laringoskop
Langkah 4: Melihat tanda anatomis
-
Cari tanda pita suara, seperti garis vertical pada kedua sisi glottis (huruf “V” terbalik)
-
Tekan krikoid agar glotis terlihat
-
Bila perlu, hisap lender untuk membantu visualisasi
Langkah 5: Memasukkan pipa
-
Masukkan pipa dari sebelah kanan mulut bayi dengan lengkung pipa pada arah horizontal
-
Jika pita suara tertutup, tunggu sampai terbuka
-
Memasukkan pipa sampai garis pedoman pita suara berada di batas pita suara
-
Batas waktu tindakan 20 detik (Jika 20 detik pita suara belum terbuka, hentikan dan berikan VTP)
Langkah 6: mencabut laringoskop
-
Pegang pipa dengan kuat sambil menahan kearah langit-langit mulut bayi, cabut laringoskop dengan hati-hati.
-
Bila memakai stilet, tahan pipa saat mencabut stilet. (Prambudi, 2013).
-
Pemberian epinefrin dan atau pengembang volume (volume expander)
Keputusan untuk melanjutkan dari satu kategori ke kategori berikutnya ditentukan dengan penilaian 3 tanda vital secara simultan (pernapasan, frekuensi jantung dan warna kulit). Waktu untuk setiap langkah adalah sekitar 30 detik, lalu nilai kembali, dan putuskan untuk melanjutkan ke langkah berikutnya. Berikut algoritma dari resusitasi asfiksia neonatorum,
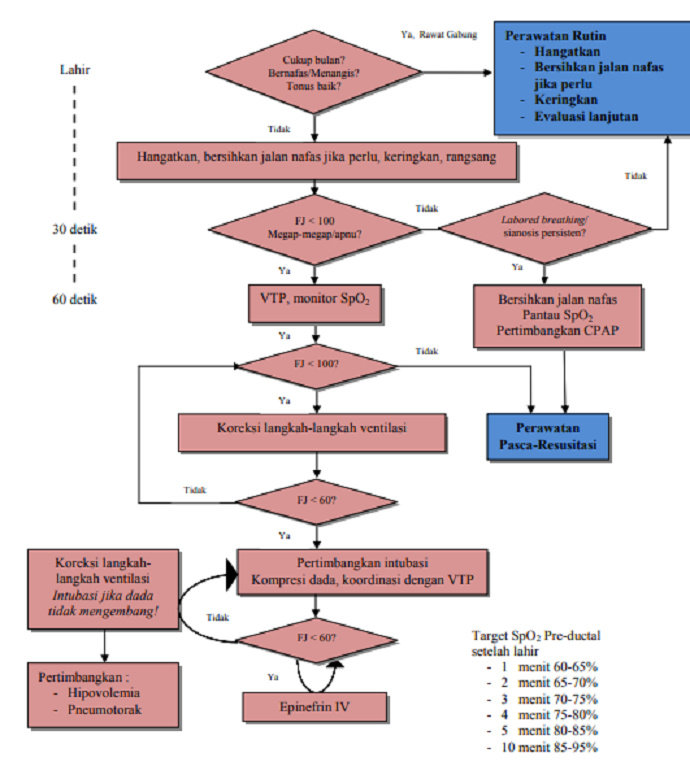
Gambar Algoritma Resusitasi Asfiksia. Sumber : American Academy of Pediatrics dan American Heart Association, Edisi ke-6. 2010.