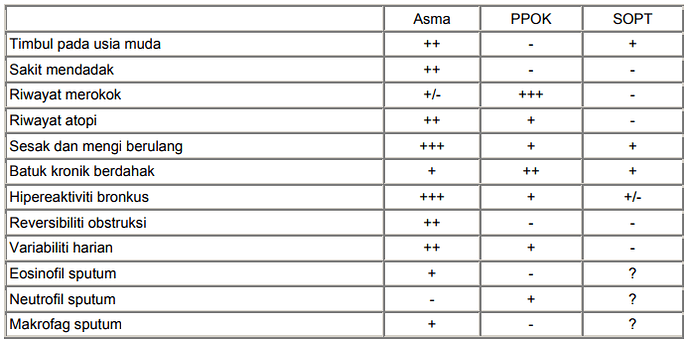
Diagnosis PPOK ditetapkan berdasarkan gejala dasar pasien PPOK, meliputi batuk, produksi sputum, dan dispnea, serta ditinjau dari faktor resiko seperti asap rokok maupun paparan material berbahaya yang dapat terpapar karena pekerjaan pasien (Williams & Bourdet, 2008). Diagnosa PPOK sebaiknya dipertimbangkan pada pasien dengan batuk kronik, produksi sputum, atau dispnea dan pasien yang memiliki faktor resiko terhadap PPOK (GOLD, 2015).
Terjadinya hambatan pada aliran udara respirasi harus dikonfimasi dengan spirometri. Spirometri merupakan suatu cara mengidentifikasi volume dan kapasitas paru-paru. Tanda yang spesifik untuk PPOK yaitu rasio FEV1:FVC kurang dari 70%, hal ini mencerminkan adanya obstruksi saluran napas. Selain itu, nilai postbronkodilator FEV1 kurang dari 80% menunjukkan hambatan aliran udara pernapasan yang tidak seluruhnya reversibel (Williams & Bourdet, 2014).
Spirometri yang dikombinasi dengan pemeriksaan fisik yang sesuai dapat membantu meninngkatkan keakuratan diagnosis dari PPOK. Spirometri juga digunakan untuk mendiagnosis PPOK yang berat selama terdapat adanya identifikasi komplikasi penyakit tersebut. Manfaat utama dari spirometri yaitu dapat mengidentifikasi kondisi individu untuk mendapatkan farmakoterapi yang tepat untuk mengurangi eksaserbasi (Williams & Bourdet, 2014).
1. Data Pemeriksaan Fisik
Pasien PPOK yang ringan pada umumnya tidak menunjukkan gejala yang signifikan, bahkan cenderung tidak menunjukkan kelainan fisik. Terdapat gambaran fisik yang khas pada pasien PPOK yaitu pursed- lips breathing yang menggambarkan kondisi pasien bernapas dengan mulut mecucu dan ekspirasi yang memanjang. Kondisi tersebut merupakan mekanisme tubuh untuk mengeluarkan CO2 yang tertahan di dalam tubuh yang terjadi pada pasien dengan gagal napas kronik. Selain gambaran tersebut, pasien PPOK juga dapat menunjukkan keadaan fisis yaitu pink puffer dan blue bloaters. Pink puffer merupakan gambaran yang khas pada pasien PPOK dengan emfisema, tubuh pasien kurus, kulit kemerahan dan pernapasan pursed-lips breathing. Sedangkan blue bloaters merupakan keadaan yang khas pada bronkitis kronik, tubuh pasien gemuk, serta terdapat edema tungkai dan ronki basah di basal paru, pasien juga mengalami sianosis baik di sentral maupun perifer (Perhimpunan Dokter Paru Indonesia, 2011).
Pasien PPOK yang menjalani pemeriksaan inspeksi menunjukkan pursed-lips breathing, barrel chest (diameter antero- posterior dan transversal sebanding), penggunaan otot bantu napas, hipertropi otot bantu napas, pelebaran sela iga, serta menunjukkan kondisi pink puffer atau blue bloater. Melalui pemeriksaan palpasi menunjukkan kondisi emfisema fremitus yang melemah, dan sela iga melebar. Pemeriksaan perkusi menunjukkan pada kondisi emfisema hipersonor dan batas jantung mengecil, letak diafragma rendah, hepar terdorong ke bawah. Sedangkan dengan pemeriksaan auskultas, pasien PPOK menunjukkan keadaan suara napas vesikuler yang normal, atau dapat pula melemah, terdengar suara mengi pada saat bernapas biasa atau pada ekspirasi paksa, ekspirasi memanjang, serta bunyi jantung terdengar jauh (Perhimpunan Dokter Paru Indonesia, 2011).
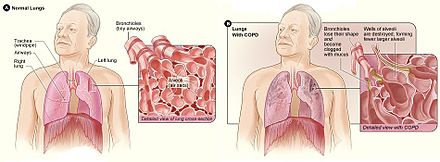
2. Data Pemeriksaan Laboratorium
Data laboratorium PPOK ditunjukkan dengan rasio FEV1:FVC kurang dari 70%, yang menunjukkan terjadinya obstruksi saluran napas. Sedangkan FEV1 posbronkodilator yang kurang dari 80% diprediksi sebagai indikasi terjadinya pembatasan aliran udara yang kemungkinan tidak dapat kembali seperti semula. FVC merupakan jumlah total dari udara yang dihembuskan setelah proses inhalasi secara maksimal.
Penegakan diagnosa PPOK dilakukan dengan menggunakan spirometri dan didukung dengan pemeriksaan fisik. Spirometri juga berguna untuk mengidentifikasi tingkat keparahan penyakit. GOLD membagi keparahan penyakit menjadi empat tingkatan sebagai berikut (Williams & Bourdet, 2014) :
Tingkat 1
- Ringan
- FEV1/FVC < 70%
- FEV1 ≥ 80%
- Dengan atau tanpa gejala
Tingkat 2
- Sedang
- FEV1/FVC < 70%
- 50% < FEV1 < 80%
- Dengan atau tanpa gejala
Tingkat 3
- Berat
- FEV1/FVC < 70%
- 30% < FEV1 < 50%
- Dengan atau tanpa gejala
Tingkat 4
- Sangat Berat
- FEV1/FVC < 70%
- FEV1<30% atau <50%
- Disertai dengan gagal napas atau gagal jantung kanan
Selain dengan rasio FEV1/FVC, diagnosis PPOK dapat ditegakkan dengan faktor lain yaitu BMI (Body Mass Index) dan ada tidaknya dyspnea. Nilai BMI yang rendah yaitu kurang dari 21 kg/m2 berkatan dengan meningkatnya angka kematian karena PPOK. Sedangkan dyspnea merupakan keadaan yang paling sering dikeluhkan oleh penderita PPOK.
Dyspnea dapat mengganggu aktivitas fisik penderita dan mengganggu kapasitas fungsional paru dan dapat menyebabkan depresi serta kegelisahan. Hal inilah yang kemudian dapat menyebabkan penurunan kualitas hidup pasien secara signifikan. Dyspnea dapat dibedakan tingkat keparahannya dengan menggunakan skala dari Medical Research Council (Williams&Bourdet, 2014).
Selain dengan spirometri, data laboratorik PPOK dapat ditentukan dengan melakukan radiografi dada, serta pemeriksaan gas darah arterial (Williams&Bourdet, 2014). Radiografi dada merupakan gambaran yang paling sering digunakan untuk mendeteksi PPOK. Radiografi dada digunakan secara berkala untuk menyelidiki adanya dyspnea atau hemoptosis atau untuk melihat adanya pneumonia, gagal jantung, kanker paru-paru, ataupun pneumothoraks (Han & Lazarus, 2016).
Pemeriksaan gas darah arterial atau arterial blood gases (ABGs) merupakan pemeriksaan yang tidak rutin dilakukan. ABGs biasanya dilakukan untuk membantu mendeteksi kondisi hipoksemia dan untuk memberi informasi terjadinya kondisi hiperkapnia, terutama pada individu dengan tingkat keparahan penyakit yang berat atau selama terjadinya eksaserbasi akut. Gas darah arteri yang tidak normal juga dapat menunjukkan keadaan yang buruk selama aktivitas fisik maupun saat tidur. Hiperkapnia terutama terjadi pada pasien dengan nilai FEV1 kurang dari 1 L (Han & Lazarus, 2016).
GOLD membagi empat kelas untuk membedakan kondisi pasien PPOK, sehingga memudahkan pelaksaan terapi kepada pasien. Kelas tersebut dibedakan berdasarkan beberapa kondisi pasien yang diidentifikasi menggunakan metode kuisioner COPD Assessment Test (CAT) atau the Clinical COPD Questionnaire (CCQ) serta dengan menggunakan skala dari The modified British Medical Research Council (mMRC).
Berikut pembagian kelas PPOK berdasarkan kombinasi metode identifikasi :
-
Gejala :
Gejala ringan (mMRC 0-1 atau CAT <10) → pasien kelas (A) atau ( C)
Gejala berat (mMRC ≥2 atau CAT ≥10) → pasien kelas (B) atau (D) -
Hambatan aliran napas :
Resiko rendah (GOLD tingkat 1 atau 2) → pasien kelas (A) atau (B)
Resiko tinggi (GOLD tingkat 3 atau 4) → pasien kelas ( C) atau (D) -
Eksaserbasi yang dialami :
Resiko rendah : ≤ 1 kali per tahun dan tidak masuk rumah sakit → pasien kelas (A) atau (B)
Resiko tinggi : ≥ 2 kali per tahun atau ≥ 1 dan masuk rumah sakit → pasien kelas ( C) atau (D) (GOLD, 2015)
Penggolongan kelas secara kombinasi dapat dilihat pada tabel berikut.
|Pasien |Karakteristik |Klasifikasi berdasar spirometri |Eksaserbasi pertahun |CAT |mMRC|
| --------- | --------- | --------- | --------- | --------- | --------- | ---------- |
|A | Resiko rendah, Gejala ringan | GOLD 1-2 | ≤1| < 10 |0-1|
|B | Resiko rendah, Gejala berat | GOLD 1-2 | ≤1 | ≥ 10 | ≥2 |
|C | Resiko tinggi, Gejala ringan | GOLD 3-4 | ≥2 | < 10 | 0-1 |
|D | Resiko tinggi, Gejala tinggi | GOLD 3-4 | ≥2 | ≥ 10 | ≥2 |
Tabel Kombinasi Penaksiran PPOK (GOLD, 2015)
Penjelasan umum tentang Penyakit Paru Obstruksi Kronik (PPOK)
Diskusi tentang Komplikasi muncul akibat Penyakit Paru Obstruksi Kronik (PPOK)