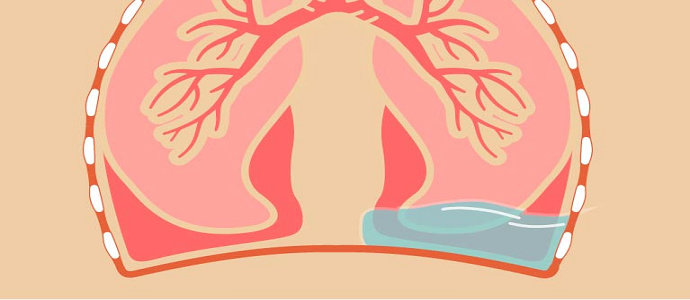
Edema paru adalah akumulasi cairan di paru-paru secara tiba-tiba akibat peningkatan tekanan intravaskuler.
Bagaimana caranya Mendiagnosa Pulmonary Edema ?

Edema paru adalah akumulasi cairan di paru-paru secara tiba-tiba akibat peningkatan tekanan intravaskuler.
Bagaimana caranya Mendiagnosa Pulmonary Edema ?
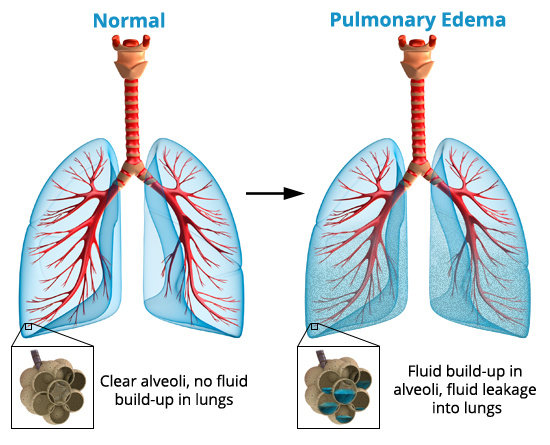
Pulmonary edema secara khas didiagnosa dengan X-ray dada. Radiograph (X-ray) dada yang normal terdiri dari area putih terpusat yang menyinggung jantung dan pembuluh-pembuluh darah utamanya plus tulang-tulang dari vertebral column, dengan bidang-bidang paru yang menunjukan sebagai bidang-bidang yang lebih gelap pada setiap sisi, yang dilingkungi oleh struktur-struktur tulang dari dinding dada.
X-ray dada yang khas dengan pulmonary edema mungkin menunjukan lebih banyak tampakan putih pada kedua bidang-bidang paru daripada biasanya. Kasus-kasus yang lebih parah dari pulmonary edema dapat menunjukan opacification (pemutihan) yang signifikan pada paru-paru dengan visualisasi yang minimal dari bidang-bidang paru yang normal. Pemutihan ini mewakili pengisian dari alveoli sebagai akibat dari pulmonary edema, namun ia mungkin memberikan informasi yang minimal tentang penyebab yang mungkin mendasarinya.
Untuk mengidentifikasi penyebab dari pulmonary edema, penilaian keseluruhan dari gambar klinis pasien adalah penting. Sejarah medis dan pemeriksaan fisik yang saksama seringkali menyediakan informasi yang tidak ternilai mengenai penyebab.
Alat-alat diagnostik lain yang digunakan dalam menilai penyebab yang mendasari dari pulmonary edema termasuk pengukuran dari plasma B-type natriuretic peptide (BNP) atau N-terminal pro-BNP.
Ini adalah penanda protein (hormon) yang akan timbul dalam darah yang disebabkan oleh peregangan dari kamar-kamar jantung. Peningkatan dari BNP nanogram (sepermilyar gram) per liter lebih besar dari beberapa ratus (300 atau lebih) adalah sangat tinggi menyarankan cardiac pulmonary edema. Pada sisi lain, nilai-nilai yang kurang dari 100 pada dasarnya menyampingkan gagal jantung sebagai penyebabnya.
Metode-metode yang lebih invasif adakalanya diperlukan untuk membedakan antara cardiac dan noncardiac pulmonary edema pada situasi-situasi yang lebih rumit dan kritis. Pulmonary artery catheter (Swan-Ganz) adalah tabung yang panjang dan tipis (kateter) yang disisipkan kedalam vena-vena besar dari dada atau leher dan dimajukan melalui kamar-kamar sisi kanan dari jantung dan diletakkan kedalam kapiler-kapiler paru atau pulmonary capillaries (cabang-cabang yang kecil dari pembuluh-pembuluh darah dari paru-paru). Alat ini mempunyai kemampuan secara langsung mengukur tekanan dalam pembuluh-pembuluh paru, disebut pulmonary artery wedge pressure.
Penempatan kateter Swan-Ganz dan interpretasi data dilakukan hanya pada intensive care unit (ICU) setting.
Gejala klinis yang terjadi bergantung pada mekanisme timbulnya edema paru. Secara umum, edema interstisial dan alveoli menghambat pengembangan alveoli, serta menyebabkan atelektasis dan penurunan produksi surfaktan. Akibatnya, komplians paru dan volume tidal berkurang. Sebagai usaha agar ventilasi semenit tetap adekuat, pasien harus meningkatkan usaha pernapasan untuk mencukupkan volume tidal dan/atau meningkatkan frekuensi pernapasan.
Secara klinis dapat timbul gejala sesak napas, retraksi interkostal pada saat inspirasi, dan perubahan berat badan. Suara merintih dapat dijumpai, yang terjadi akibat usaha untuk mencegah kolaps paru.
Temuan-temuan spesifik edema paru pada pemeriksaan fisis bervariasi menurut beratnya distres pernapasan dan penyebab dasar dari edema.
Secara umum, beberapa derajat distres pernapasan bermanifestasi dalam bentuk peningkatan laju pernapasan, retraksi interkostal, dan penggunaan otot-otot bantu pernapasan. Sianosis dapat terlihat, dan mungkin terdengar hantaran pada auskultasi, khususnya pada lapangan paru yang terkena. Peningkatan P2 atau bahkan S3 dan “aliran” bising mungkin terdengar bersamaan dengan distensi vena jugularis dan hepatomegali. Sputum yang sangat berbuih dan berwarna merah muda terlihat hampir pada semua edema paru berat.
Krepitasi tidak selalu ditemukan, kecuali bila sudah terjadi perpindahan cairan dari alveoli ke bronkiolus terminal. Bila penumpukan cairan sudah sampai ke saluran respiratorik besar, maka ronki dan mengi dapat didengar. Apakah ronki dan mengi terjadi akibat edema dinding bronkus dan spasme bronkus, belum dapat dibuktikan.
Gejala-gejala iskemi miokardial yang berhubungan dengan tanda-tanda kegagalan ventrikel kiri mengarah kepada diagnosis edema paru hidrostatik, sedangkan riwayat aspirasi cairan lambung dan respons kardiovaskular hiperdinamik mengarah kepada diagnosis edema paru permeabilitas.
Radiografi
Gambaran radiografi pada edema paru tidak spesifik. Bentuk-bentuk edema paru yang lebih berat seringkali menghasilkan kesuraman perihiler, kemungkinan karena terdapat kumpulan cairan yang banyak di perivaskular dan peribronkial di daerah ini. Penebalan septum (edema septum- septum interlobular) terlihat sebagai garis tipis, lurus, sepanjang 2−6 cm.
Pada daerah perihiler disebut sebagai garis Kerley “A”. Garis-garis yang mirip, tidak lebih dari 2 cm, ditemukan pada lapangan paru perifer tegak lurus terhadap garis pleura, disebut sebagai garis Kerley “B”. Garis- garis Kerley “C” lebih pendek dan membentuk pola retikuler di bagian basiler sentral paru dan biasanya paling baik terlihat pada foto lateral.
Gambaran lain yang bisa terlihat adalah penebalan perivaskular dan peribronkial, gambaran pembuluh darah yang lebih menonjol, serta gambaran diafragma yang terlihat rendah.
Sumber :
Fakultas Kedokteran Universitas Airlangga, Edema Paru