
Bagaimana Asuhan Gizi pada Penyakit Saluran Cerna Atas?

Bagaimana Asuhan Gizi pada Penyakit Saluran Cerna Atas?
Sebagian besar pasien dapat mengidentifikasi makanan yang mereka rasakan memperparah gelaja dan kemudian menurunkan asupan makanan tersebut. Pada kondisi ini, pembetasan kelompok makanan tersebut dapat menyebabkan penurunan berat badan atau defisiensi gizi. Terapi gizi tidak hanya fokus pada masalah-masalah gizi tersebut, tetapi juga mengurangi gejala–gejala yang dialami pasien. Penggunaan obat-obatan GERD dalam jangka waktu lama dapat mengganggu penyerapan kalsium dan status zat besi serta vitamin B12.
Bagi GERD, survei konsumsi yang dilakukan (recall 24 jam, diet history, atau food diary) harus fokus pada makanan yang menyebabkan penurunan tekanan LES, meningkatkan asam lambung, atau makanan yang tidak dapat ditoleransi oleh pasien. Faktor gaya hidup seperti merokok dan pola aktifitas fisik juga perlu ditanyakan.
Diagnosa gizi yang umum berhubungan dengan GERD meliputi asupan oral makanan/minuman inadekuat; kelebihan asupan lemak; kesulitan menelan; interaksi obat-makanan;kelebihan berat badan/obesitas; asupan zat besi dan kalsium inadekuat; kurang pengetahuan terkait gizi dan makanan; dan pilihan makanan tidak disukai.
Intervensi Gizi
Tujuan terapi gizi pada penyakit GERD konsisten dengan tujuan asuhan medis. Tujuan terapi gizi meliputi menurunkan asam lambung dan pembatasan makanan yang menurunkan tekanan LES. Untuk menurunkan asam lambung hindari merica, kopi (baik caffeinated dan decaffeinated ), dan alkohol, karena makanan tersebut dapat menstimulasi produksi asam lambung. Makanan dengan porsi besar cenderung meningkatkan produksi asam lambung, memperlambat pengosongan lambung, dan meningkatkan risiko refluks. karena itu sebaiknya diberikan makanan porsi kecil dengan pemberian sering. Makanan yang terindikasi secara potensial menurunkan tekanan LES juga dihindari. Awali dengan menghindari cokalt. Mint, dan makanan yang tinggi lemak. Hindari juga makanan yang terindikasi oleh pasien mengiritasi. Jika pasien obesitas, penurunan berat badan merupakan komponen kritis dari rencana terapi gizi. Kemungkinan diperlukan suplemen kalsium, zat besi dan zat gizi mikro lainnya.
Makanan yang Dihindari untuk Pasien GERD
Coklat
Makanan digoreng atau makanan yang ditambahkan banyak lemak Alkohol
Kopi ( caffeinated atau decaffenaited )
Alkohol
Merica

Intervensi dievaluasi dengan mengukur outcome spesifik, yang meliputi toleransi terhadap makanan, jumlah formula yang dikonsumsi dan kenaikan berat badan.
Implikasi gizi utama adalah penurunan berat badan dan defisiensi gizi yang dapat terjadi karena asupan makan yang inadekuat. Oleh karena itu sangat penting untuk mengukur antropometri secara akurat dan memperoleh informasi sebanyak mungkin terkait asupan gizi dan pola makan pasien. Setelah mereview hasil tes menelan, tim kesehatan dapat menentukan bagaimana pasien dapat mengatasi berbagai tekstur makanan dan cairan.
Diagnosa Gizi
Diagnosa gizi yang umum sehubungan disfagia meliputi asupan makanan/minuman secara oral inadekuat, asupan cairan inadekuat, malnutrisi, asupan energi-protein inadekuat, dan kesulitan menelan.
Tujuan intervensi gizi pada pasien dengan disfagia adalah: 1) menurunkan risiko aspirasi akibat masuknya makanan ke dalam saluran pernafasan dan 2) mencegah dan mengoreksi defisiensi zat gizi dan cairan. Untuk mencapai tujuan tersebut dapat dilakukan dengan memberikan makanan yang:
Cukup energi, protein dan zat gizi lainnya.
Mudah dicerna dengan porsi makanan kecil dan diberikan dengan frekuensi sering.
Cukup cairan.
Bentuk makanan bergantung kemampuan menelan dan diberikan secara bertahap, mulai dari makanan cair penuh atau cair kental, makanan saring,
kemudian makanan lunak.
Catatan : Makanan Cair Jernih tidak diberikan karena sering menyebabkan tersedak atau aspirasi dengan makanan dapat secara oral atau melalui pipa.
Tim kesehatan akan mengevaluasi ulang kemampuan pasien untuk menelan makanan yang diberikan sesuai preskripsi dietnya. Jika kesulitan menelan meningkat maka pembatasan diet lebih lanjut dilakukan atau tekstur atau konsistensi makanan diubah. Berat badan pasien, parameter gizi, dan status hidrasi perlu lebih dimonitor untuk memastikan kecukupan gizi pasien.
Implikasi gizi pada nausea dan muntah dapat menyebabkan asupan gizi yang inadekuat, dehidrasi, dan ketidakseimbangan asam basa, dalam jangka panjang dapat menyebabkan penolakan terhadap makanan. Hal inilah yang dapat menyebabkan seseorang memilih untuk menghindari makanan tertentu.
Beberapa diagnosa gizi pada nausea dan muntah termasuk perubahan fungsi saluran cerna, penurunan berat badan yang tidak diharapkan, asupan cairan inadekuat, dan asupan oral inadekuat.
Terapi gizi tidak menangani nausea dan muntah tetapi meminimalkan gejala dan ketidaknyamanan karena nausea dan muntah. Terapi gizi dapat membantu dalam menjaga status gizi selama nausea dan muntah terjadi. Jika pasien dapat mengatur asupan oral, makanan yang dingin dan tidak beraroma keras biasanya dapat ditoleransi dengan baik. Beberapa minuman dan makanan dapat mengurangi nausea dan muntah. Minuman yang dapat diberikan setelah muntah berhenti adalah : air, jus apel, sport drinks, teh hangat atau dingin, dan lemonade. Pemberian minuman sebaiknya diawali dengan menghisap es batu (jika usia di atas 3 tahun). Jika dapat ditoleransi mulai dengan memberikan 1 sdt setiap 10 menit. Lalu tingkatkan menjadi 1 sdm setiap 20 menit. Jika dapat ditoleransi tingkatkan volume pemberian menjadi 2 kali lipatnya setiap 1 jam. Dapat diberikan jenis minuman lainnya jika air dapat ditoleransi. Jika terdapat diare, berikan minuman rehidrasi, seperti oralit.
Untuk makanan padat, setelah muntah tidak muncul lagi dalam 8 jam, berikan bertahap dengan porsi kecil. Hindari makanan yang tinggi lemak atau serat, termasuk makanan yang berbau tajam dan yang menghasilkan gas. Jahe dapat digunakan untuk mengatasi nausea dan muntah. Jika pasien mengonsumsi obat, sebaiknya diminum setelah makan. Makanan yang dapat diberikan segera setelah muntah hilang adalah yang kering seperti krekers, roti bakar.
Status hidrasi dan lamanya pasien tanpa asupan oral yang adekuat merupakan hal yang sangat penting untuk dimonitor. Dengan mengetahui hal-hal tersebut, akan dapat diprediksi masalah gizi yang mungkin terjadi pada pasien tersebut. Dukungan gizi akan diperlukan bagi pasien yang tidak dapat memenuhi kebutuhan gizinya secara oral.
Pada pasien gastritis dan Ulkus Peptikum, gejala nyeri abdomen dapat mengganggu asupan oral dan menyebabkan kehilangan berat badan dan atau ketidakseimbangan zat gizi. Oleh karena itu penting untuk mendapatkan informasi sebanyak mungkin terkait berat badan dan perubahan asupan diet dan untuk mengevaluasi hubungan data tersebut dengan riwayat medis nyeri abdomen dan gejala-gejala lain.
Diagnosa gizi yang berhubungan dengan gastritis dan ulkus peptikum termasuk asupan oral inadekuat, asupan makanan/minuman inadekuat, perubahan fungsi gastrointestinal, penurunan berat badan yang tidak diharapkan, dan kurang pengetahuan terkait makanan dan gizi.
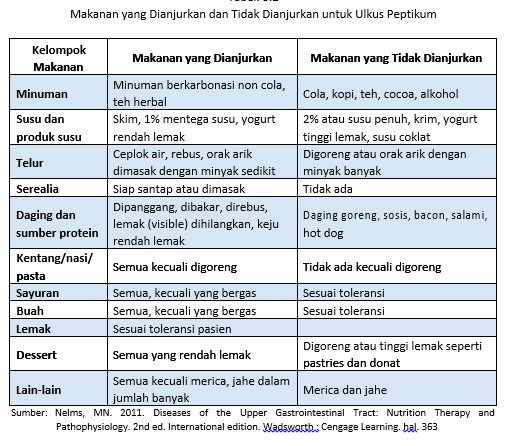
Komponen lain pada terapi gizi pada gastritis dan ulkus peptikum adalah mengatur jadwal makan dan ukuran porsi makan. Berikan makanan yang mudah cerna, porsi kecil, dengan frekuensi pemberian sering. Jumlah energi dan protein cukup dan disesuaikan kemampuan pasien untuk menerimanya. Lemak diberikan rendah, yaitu 10-15% dari kebutuhan energi total yang ditingkatkan secara bertahap hingga sesuai kebutuhan sehari-hari pasien. Untuk serat diberikan rendah, terutama serat larut air yang ditingkatkan secara bertahap jika gejala sudah berkurang. Kebutuhan cairan cukup, terutama bila ada muntah. Berikan makanan yang tidak mengandung bahan makanan atau bumbu yang tajam, baik secara termis, mekanis, maupun kimia yang disesuaikan dengan daya terima pasien secara individu. Bila ada gejala intoleransi laktosa, berikan susu rendah laktosa, namun pada umumnya tidak dianjurkan minum susu terlalu banyak. Anjurkan pasien makan secara perlahan dengan lingkungan yang tenang. Beberapa hal yang perlu diperhatikan lebih lanjut pada pasien penyakit lambung adalah sebagai berikut :
Pada fase akut dapat diberikan makanan parenteral saja selama 24-48 jam untuk memberi istirahat pada lambung
Toleransi pasien terhadap makanan sangat individual, sehingga perlu dilakukan penyesuaian
Frekuensi makan yang sering, pada pasien tertentu dapat merangsang pengeluaran asam lambung secara berlebih
Perilaku makan tertentu dapat menimbulkan dispepsia, misalnya porsi makan terlalu besar, makan terlalu cepat, atau berbaring/tidur segera setelah makan
Kecukupan asupan gizi dan toleransi terhadap makanan merupakan fokus pada monitoring dan evalusai gizi pasien dengan gastritis dan ulkus peptikum. Dan untuk mempertahankan status gizi pasien pada status gizi baik, perlu dimonitor antropometri dan data fisik klinisnya pasien.