Cushing’s Syndrome terjadi apabila seseorang mengonsumsi obat kortikosteroid terlalu sering dan dalam jangka panjang.
Apa yang dimaksud dengan Sindrom Cushing (Cushing’s Syndrome)

Cushing’s Syndrome terjadi apabila seseorang mengonsumsi obat kortikosteroid terlalu sering dan dalam jangka panjang.
Apa yang dimaksud dengan Sindrom Cushing (Cushing’s Syndrome)
Sindrom Cushing adalah sekumpulan gejala dan tanda klinis akibat peningkatan kadar glukokortikoid (kortisol) dalam darah.
Pada tahun 1932 Harvey Cushing pertama kali melaporkan sindrom ini dan menyimpulkan bahwa penyebab primer sindrom ini adalah adenoma hipofisis, sehingga penyakit ini disebut sebagai penyakit Cushing (Cushing’s disease). Beberapa tahun kemudian dilaporkan bahwa sindrom seperti ini ternyata bisa disebabkan oleh penyebab primer selain adenoma hipofisis, dan sindrom ini pun disebut sebagai sindrom Cushing (Cushing syndrome).
Berdasarkan pengaruh hormon adrenokortikotropik (Adrenocorticotropic hormone–ACTH) terhadap terjadinya hipersekresi glukokortikoid, maka sindrom Cushing dapat dibagi menjadi dua
kelompok yaitu tergantung ACTH (ACTH-dependent) dan tidak tergantung ACTH (ACTH- independent).
Sindrom Cushing tergantung ACTH
Pada tipe ini hipersekresi glukokortikoid dipengaruhi oleh hipersekresi ACTH. Hipersekresi kronik ACTH akan menyebabkan hiperplasia zona fasikulata dan zona retikularis korteks adrenal. Hiperplasia ini mengakibatkan hipersekresi adrenokortikal seperti glukokortikoid dan androgen. Pada tipe ini ditemukan peninggian kadar hormon adrenokortikotropik dan kadar glukokortikoid dalam darah. Yang termasuk dalam sindrom ini adalah adenoma hipofisis dan sindrom ACTH ektopik.
Sindrom Cushing tidak tergantung ACTH
Pada tipe ini tidak ditemukan adanya pengaruh sekresi ACTH terhadap hipersekresi glukokortikoid, atau hipersekresi glukokortikoid tidak berada di bawah pengaruh jaras hipotalamus-hipofisis. Pada tipe ini ditemukan peningkatan kadar glukokortikoid dalam darah, sedangkan kadar ACTH menurun karena mengalami penekanan. Yang termasuk dalam sindrom ini adalah tumor adrenokortikal, hiperplasia adrenal nodular, dan iatrogenik.
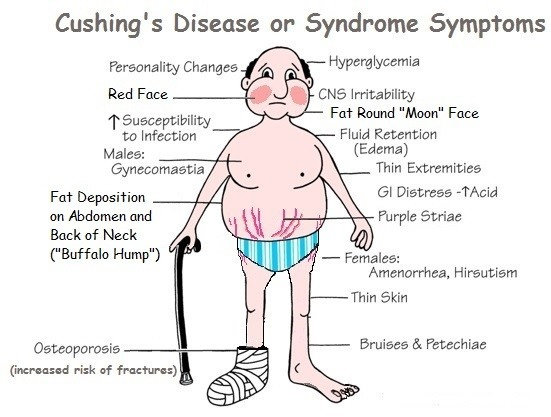
Keadaan hiperglukokortikoid pada sindrom Cushing menyebabkan katabolisme protein yang berlebihan sehingga tubuh kekurangan protein. Kulit dan jaringan subkutan menjadi tipis, pembuluh-pembuluh darah menjadi rapuh sehingga tampak sebagai stria berwarna ungu di daerah abdomen, paha, bokong, dan lengan atas. Otot-otot menjadi lemah dan sukar berkembang, mudah memar, luka sukar sembuh, serta rambut tipis dan kering.
Keadaan hiperglukokortikoid di dalam hati akan meningkatkan enzim glukoneogenesis dan aminotransferase. Asam-asam amino yang dihasilkan dari katabolisme protein diubah menjadi glukosa dan menyebabkan hiperglikemia serta penurunan pemakaian glukosa perifer, sehingga bisa menyebabkan diabetes yang resisten terhadap insulin.
Pengaruh hiperglukokortikoid terhadap sel-sel lemak adalah meningkatkan enzim lipolisis sehingga terjadi hiperlipidemia dan hiperkolesterolemia. Pada sindrom Cushing ini terjadi redistribusi lemak yang khas. Gejala yang bisa dijumpai adalah obesitas dengan redistribusi lemak sentripetal. Lemak terkumpul di dalam dinding abdomen, punggung bagian atas yang membentuk buffalo hump, dan wajah sehingga tampak bulat seperti bulan dengan dagu ganda.
Pengaruh hiperglukokortikoid terhadap tulang menyebabkan peningkatan resorpsi matriks protein, penurunan absorbsi kalsium dari usus, dan peningkatan ekskresi kalsium dari ginjal. Akibat hal tersebut terjadi hipokalsemia, osteomalasia, dan retardasi pertumbuhan. Peningkatan ekskresi kalsium dari ginjal bisa menyebabkan urolitiasis.
Pada keadaan hiperglukokortikoid bisa timbul hipertensi, namun penyebabnya belum diketahui dengan jelas. Hipertensi dapat disebabkan oleh peningkatan sekresi angiotensinogen akibat kerja langsung glukokortikoid pada arteriol atau akibat kerja glukokortikoid yang mirip mineralokortikoid sehingga menyebabkan peningkatan retensi air dan natrium, serta ekskresi kalium. Retensi air ini juga akan menyebabkan wajah yang bulat menjadi tampak pletorik.
Keadaan hiperglukokortikoid juga dapat menimbulkan gangguan emosi, insomnia, dan euforia. Pada sindrom Cushing, hipersekresi glukokortikoid sering disertai oleh peningkatan sekresi androgen adrenal sehingga bisa ditemukan gejala dan tanda klinis hipersekresi androgen seperti hirsutisme, pubertas prekoks, dan timbulnya jerawat.
Perjalanan sindrom Cushing bervariasi. Awitan sindrom ini ada yang timbul secara mendadak dan ada yang muncul perlahan-lahan. Gejala dan tanda klinis ada yang segera tampak jelas dan ada yang samar. Gejala dan tanda klinis pada bayi tampak lebih berat dan lebih jelas dibandingkan pada anak-anak.
Gejala umum yang bisa ditemukan pada setiap usia adalah obesitas dengan distribusi lemak sentripetal. Gejala ini ditandai oleh bentuk wajah yang bulat dan dagu ganda, serta sifat pletorik yang khas, dan dapat ditemui adanya buffalo hump.
Tinggi badan anak memberi kesan perawakan pendek yang menunjukkan adanya retardasi pertumbuhan. Tanda ini sudah terjadi lebih dulu daripada gejala obesitas. Pada sindrom Cushing yang disebabkan oleh tumor adrenokortikal, pertumbuhan tinggi badan anak bisa normal atau lebih cepat akibat pelepasan androgen yang meningkat.
Kulit tipis disertai adanya stria ungu pada abdomen, paha, bokong, dan lengan atas. Kulit mudah mengalami memar dan terinfeksi jamur.
Gejala hipertensi juga merupakan gejala umum yang pada sindrom Cushing bisa menyebabkan gagal jantung. Urolitiasis bisa ditemukan pada masa bayi dan kanak-kanak.
Gejala gangguan psikologis yang bisa ditemui antara lain gangguan emosi, insomnia, dan euforia.
Gejala dan tanda klinis akibat sekresi berlebihan androgen adrenal antara lain hirsutisme, jerawatan, virilisme pada anak perempuan, dan pseudopubertas pada anak laki-laki.
Untuk menegakkan diagnosis dan menentukan penyebab sindrom Cushing, diperlukan pemeriksaan klinis yang tepat serta sarana untuk melaksanakan serangkaian pemeriksaan laboratorium. Langkah pertama pemeriksaan laboratorium ditujukan untuk menguji apakah diagnosis sindrom Cushing sudah benar. Ada 3 macam pemeriksaan yang dapat digunakan.
Pemeriksaan kadar kortisol plasma
Dalam keadaan normal kadar kortisol plasma sesuai dengan irama sirkadian atau periode diurnal, yaitu pada pagi hari kadar kortisol plasma mencapai 5 – 25 Ug/dl (140 – 160 mmol/l) dan pada malam hari akan menurun menjadi kurang dari 50%. Bila pada malam hari kadarnya tidak menurun atau tetap berarti irama sirkadian sudah tidak ada. Dengan demikian sindrom Cushing sudah dapat ditegakkan. Namun pemeriksaan ini tidak dapat digunakan pada anak berusia kurang dari 3 tahun sebab irama sirkadian belum dapat ditentukan pada usia kurang dari 3 tahun.
Pemeriksaan kadar kortisol bebas atau 17-hidroksikortikosteroid dalam urin 24 jam
Pada sindrom Cushing kadar kortisol bebas dan 17-hidroksikortikosteroid dalam urin 24 jam meningkat.
Tes supresi adrenal (tes supresi deksametason dosis tunggal)
Deksametason 0,3 mg/m2 diberikan per oral pada pukul 23.00, kemudian pada pukul 08.00 esok harinya kadar kortisol plasma diperiksa. Bila kadar kortisol plasma <5 Ug/dl maka telah terjadi penekanan terhadap sekresi kortisol plasma dan kesimpulannya normal. Pada sindrom Cushing kadar kortisol plasma >5 Ug/dl.
Langkah kedua dalam pemeriksaan ini adalah menelusuri kemungkinan penyebabnya.
Banyak macam pemeriksaan yang dapat digunakan, dan di bawah ini merupakan salah satu rangkaian pemeriksaan yang bisa dipakai.
Pemeriksaan supresi deksametason dosis tinggi
Pemeriksaan ini ditujukan untuk membedakan sindrom Cushing yang disebabkan oleh kelainan hipofisis atau nonhipofisis. Deksametason per oral diberikan dengan dosis 20 mg/kg setiap 6 jam selama 2 hari berturut-turut. Kemudian diperiksa kadar kortisol plasma, kadar kortisol bebas, dan kadar 17-hidrosikortikosteroid dalam urin 24 jam. Bila kadar kortisol plasma <7 Ug/dl, dan kadar kortisol bebas serta kadar 17-hidroksikortikosteroid menurun sampai di bawah 50% maka telah terjadi penekanan dan berarti terdapat kelainan pada hipofisis.
Pemeriksaan kadar ACTH plasma
Pemeriksaan ini menggunakan alat yang dikenal sebagai immunoradiometric assay (IRMA). Pemeriksaan ini ditujukan untuk membedakan sindrom Cushing yang tergantung ACTH dengan yang tidak tergantung ACTH. Bila kadar ACTH plasma <5 pg/ml maka penyebabnya adalah tipe tidak tergantung ACTH. Bila kadar ACTH plasma >10 pg/ml, maka penyebabnya adalah tipe tergantung ACTH.
Kesimpulan pemeriksaan langkah kedua ini dapat dilihat pada Tabel dibawah ini.
Tabel Kesimpulan pemeriksaan langkah kedua.

Pemeriksaan langkah ketiga adalah untuk menentukan lokasi penyebab primer. Pada kelainan hipofisis, pemerikasan lanjutan menggunakan Magnetic Resonance Imaging (MRI) dan CT scan kepala. Bila adenoma hipofisis masih dicurigai tetapi belum ditemukan pada pemeriksaan, maka perlu dilakukan evaluasi secara periodik. Pada sindrom ACTH ektopik dilakukan pemeriksaan lanjutan berupa CT scan toraks dan abdomen untuk menemukan lokasi tumor nonendokrin yang menyebabkan peningkatan kadar ACTH plasma. Sedangkan pada kelainan adrenokortikal dilakukan pemeriksaan penunjang berupa CT scan adrenal. (Lihat Gambar)
1. Penyakit Cushing
Tujuan tata laksana penyakit Cushing adalah mengendalikan hipersekresi hormon adrenokortikotropik (ACTH) yang bisa ditempuh dengan tindakan bedah, radiasi, dan obat- obatan.
Bedah
Tindakan bedah yang dinilai cukup berhasil sekarang ini adalah bedah mikro transfenoid
(transphenoidal microsurgery).
Radiasi
Ada beberapa cara radiasi yang bisa digunakan seperti radiasi konvensional, gamma knife radiosurgery, dan implantasi radioaktif dalam sela tursika. Kerugian pemakaian radiasi ini adalah kerusakan sel-sel yang mensekresi hormon pertumbuhan.
Obat-obatan
Obat yang digunakan untuk mengendalikan sekresi ACTH misalnya siproheptadin. Obat ini bisa dipakai sebelum tindakan bedah atau bersama-sama dengan radiasi. Obat yang digunakan untuk menghambat sekresi glukokortikoid adrenal adalah ketokonazol, metirapon, dan aminoglutetimid.
.
2. Sindrom ACTH ektopik
Tindakan pada sindrom ACTH ektopik hanya dapat dilakukan pada kasus-kasus tumor j seperti tumor timus atau tumor bronkial. Kesulitan dalam tata laksana sindrom ACTH ekt disebabkan karena tumor-tumor ganas telah bermetastasis, bersamaan dengan kea hiperglukokortikoid yang berat.
3. Tumor adrenokortikal
Pada kasus adenoma adrenal bisa dilakukan tindakan bedah (unilateral adrenalectomy), selanjutnya diberikan glukokortikoid sampai fungsi adrenal kontralateral normal. Pada kasus karsinoma adrenal yang telah mengalami metastasis atau telah dieksisi sebagian, dapat diberikan preparat adrenolitik seperti mitotane.
Sindrom Cushing yang tidak diobati biasanya fatal. Hal ini bisa disebabkan oleh tumor penyebabnya sendiri seperti pada sindrom ACTH ektopik dan karsinoma adrenal, atau oleh hiperglukokortikoid beserta penyulitnya seperti hipertensi, tromboemboli, dan keadaan mudah terinfeksi.
Referensi: