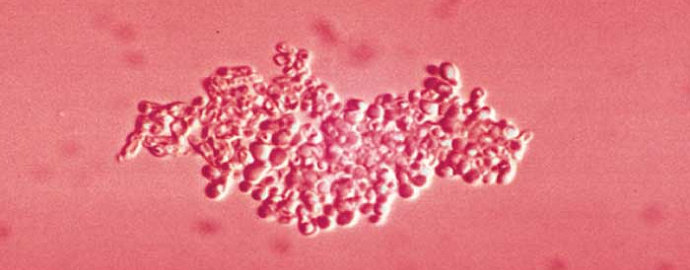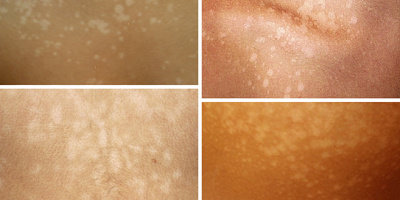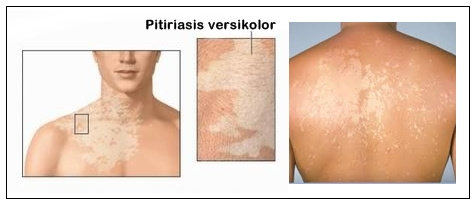
Pitiriasis versikolor (PV) atau lebih dikenal dengan panu adalah infeksi jamur superfisial yang ditandai perubahan pigmen kulit akibat kolonisasi stratum korneum oleh jamur lipofilik dimorfik dari flora normal kulit, Malassezia furfur.[1,2] Pityrosporum orbiculare dan Pityrosporum ovale dapat menyebabkan penyakit jika bertransformasi menjadi fase miselium sebagai Malassezia furfur.[2,4]
Dari semua jenis Malassezia, hanya M. pachydermatis yang membutuhkan lingkungan kaya lipid, seperti kulit manusia atau media kultur yang diperkaya lipid, karena tidak mampu mensintesis asam lemak jenuh rantai menengah-panjang. Malassezia menghasilkan berbagai senyawa yang mengganggu melanisasi menyebab- kan perubahan pigmentasi kulit.
Lesi khas pitiriasis versikolor berupa makula, plak, atau papul folikular dalam berbagai warna, hipopigmentasi, hiperpigmentasi, sampai eritematosa, berskuama halus di atasnya, dikelilingi kulit normal. Skuama sering sulit terlihat.
Untuk membuktikan skuama yang tidak tampak, dapat dilakukan peregangan atau penggoresan lesi dengan kuku jari tangan sehingga skuama tampak lebih jelas, dikenal sebagai evoked scale sign, finger nail sign, Besnier’s sign, scratch sign, coup d’ongle sign atau stroke of the nail sign. [1,9-12]
Peregangan atau penggoresan lesi akan meningkatkan kerapuhan stratum korneum kulit yang terinfeksi pitiriasis versikolor,10 sehingga akan muncul tanda klinis yang berguna untuk membantu menegakkan diagnosis, terutama jika pe- meriksaan mikologis tidak tersedia dan diagnosis klinis tidak pasti.
PITIRIASIS VERSIKOLOR
Infeksi jamur (mikosis) digolongkan dalam tiga kelompok, yaitu mikosis superfisialis, mikosis intermediate, dan mikosis profunda. Pitiriasis versikolor merupakan salah satu infeksi jamur nondermatofitosis mikosis superfisialis. [3]
Epidemiologi
Penyakit ini ditemukan di seluruh dunia (kosmopolit), terutama di daerah tropis yang beriklim panas dan lembap, termasuk Indonesia. [10] Prevalensinya mencapai 50% di negara tropis.[14] Penyakit ini menyerang semua ras,[10] angka kejadian pada laki-laki lebih banyak daripada perempuan, dan mungkin terkait pekerjaan dan aktivitas yang lebih tinggi.[14] Pitiriasis versikolor lebih sering menginfeksi dewasa muda usia 15-24 tahun, saat aktivitas kelenjar lemak lebih tinggi.[15,16]
Faktor predisposisi infeksi jamur ini terdiri dari faktor endogen seperti malnutrisi, immunocompromised, penggunaan kontrasepsi oral, hamil, luka bakar, terapi kortikosteroid, adrenalektomi, Cushing syndrome, atau faktor eksogen seperti kelembapan udara, oklusi oleh pakaian, penggunaan krim atau lotion, dan rawat inap. [2,11]
Etiopatogenesis
Adanya faktor predisposisi menyebabkan ragi saprofit Pityrosporum orbiculare dan Pityrosporum ovale berubah menjadi bentuk miselium parasitik yang dapat menimbulkan gejala klinis. [6,17] Sebelumnya, hanya terdapat tiga spesies berasal dari genus Malassezia, yaitu M. furfur, M. pachydermatis, dan M. sympodialis. Pada tahun 1996, klasifikasi taksonomi menambah empat spesies berdasarkan morfologi, ultrastruktur, dan biologi molekuler, terdiri dari M. globosa, M. obtusa, M. restrica, dan M. slooffiae. [6,10]
Pada tahun 2004, spesies baru M. dermatis dan M. japonica berhasil diidentifikasi, diikuti dengan M. yamatoensis, M. nana, M. caprae, M. equina, dan M. cuniculi, sehingga seluruhnya berjumlah 14 spesies.[10,18]
M. pachydermatis bersifat nonlipid-dependent,[6] sedangkan [13] spesies lainnya lipid-dependent.10
M. furfur, M. sympodialis, dan M. globosa merupakan penyebab tersering infeksi pitiriasis versikolor.[11]
Malassezia memproduksi berbagai metabolit yang dapat menyebabkan perubahan warna pada lesi. [2,11] Hipopigmentasi terjadi akibat:
- pitiriasitrin dan pitirialakton yang mampu menyerap sinar UV;[10]
- asam azaleat, asam dekarboksilat yang menurunkan produksi melanosit dengan menghambat enzim tirosinase;[6,19]
- malassezin yang menginduksi apoptosis melanosit;[10]
- malassezindole A, aktivitasnya menghambat kerja tirosinase dan mengganggu sintesis tirosinase;
- keto-malassezin sebagai inhibitor tirosinase dengan menghambat reaksi DOPA (3,4-dihidroksifenilalanin) melanosit;
- metabolit lain seperti indirubin, ICZ, pitiriarubin, dan triptanthrin.[10]
Lesi hiperpigmentasi mungkin berhubungan dengan variasi respons inflamasi terhadap infeksi.[20] Tampak peningkatan ukuran melanosom (makromelanosom) dan penebalan pada stratum korneum. Walaupun in vitro membuktikan bahwa L-3,4-dihydroxyphenylalanine (L-DOPA) pada Malassezia mampu menginduksi sintesis melanin, namun secara in vivo belum dapat dibuktikan.[10]
Diagnosis
Diagnosis klinis dapat ditegakkan berdasar- kan gambaran lesi yang sesuai dengan karakteristik pitiriasis versikolor, pemeriksaan fluoresensi kulit dengan lampu Wood, dan sediaan langsung kerokan kulit.[6,11]
Pasien pitiriasis versikolor umumnya hanya mengeluh bercak-bercak putih, kecokelatan, atau merah muda, tidak gatal atau sedikit gatal saat berkeringat.[19] Pada orang kulit putih atau terang, lesi berwarna lebih gelap dibandingkan kulit normal,[21] sedangkan pada orang berkulit hitam atau gelap, lesi cenderung putih.[20]
Hal ini sesuai dengan pitiriasis yang berarti penyakit dengan skuama halus seperti tepung dan versicolor yang berarti bermacam warna. Bentuk dan ukuran lesi bervariasi, dapat berupa makula hingga patch atau papul hingga plak hipo/ hiperpigmentasi, berbatas tegas atau difus, tertutup skuama halus di sekitarnya. Bentuk folikular juga dapat ditemukan.[22] Lesi dapat meluas, berkonfluens, atau tersebar.[16] Tempat predileksinya terutama daerah yang ditutupi pakaian, seperti dada, punggung, perut, lengan atas, paha, leher.[2,14]
Fluoresensi lesi kulit pada pemeriksaan lampu Wood berwarna kuning keemasan dan pada pemeriksaan KOH 20% tampak gambaran spora dan miselium yang sering dilukiskan sebagai spaghetti and meatball appearance.[16] Pengambilan skuama dapat dilakukan dengan kerokan kulit menggunakan skalpel atau selotip yang dilekatkan ke lesi.[1] Biopsi kulit jarang dilakukan.[2,16] Pembiakan M. furfur pada media kultur tidak bernilai diagnostik karena merupakan flora normal kulit.[19]
Evoked Scale Sign
Tanda ini disebut coup d’ongle sign, pertama kali dicetuskan oleh Besnier (1831- 1909), seorang dermatologist asal Perancis. Selanjutnya Balzer (1849-1929) menyebutnya le signe du copeau (“shaving”, “as of wood”) atau dalam bahasa Jerman Hobelspanphänomen. Saat ini, tanda ini lebih dikenal dengan evoked scale sign. Balzar menyatakan bahwa coup d’ongle hanya ditemukan pada infeksi PV.[24]
Terjadi perubahan struktural lapisan kulit akibat peningkatan kerapuhan stratum korneum, mungkin disebabkan gangguan parsial fungsi sawar kulit dan peningkatan transepidermal waterloss.[25] Keratinase yang diproduksi fase hifa dari spesies ini mampu menghidrolisis keratin dan memfasilitasi pertumbuhan jamur di stratum korneum. Jika diregang, stratum korneum akan mengendur, skuama akan terlihat.[1,9,10]
Uji provokasi skuama sangat sederhana dan mudah. Pemeriksa menggunakan ibu jari dan telunjuk atau kedua jari tangan meregangkan kulit searah 180 derajat, lesi kering dapat digores dengan ujung kuku untuk memunculkan skuama yang melapisi daerah lesi. Sel-sel abnormal akan terangsang untuk membentuk lapisan deskuamasi yang patognomonik untuk infeksi pitiriasis versikolor, dalam hal ini evoked scale sign dinilai positif.[1,9]
Sukma’s PV sign
Banyak pasien pitiriasis versikolor datang dengan keluhan hanya gatal ringan dengan bercak warna gelap pada daerah tubuh. Pada pemeriksaan fisik ditemukan bercak lebih gelap dibandingkan kulit normal sekitarnya, berbatas jelas, umumnya lebih dari satu lesi, ukuran dari milier sampai numuler, kadang sampai plakat. Bila lesi diregang, akan muncul sisik putih berbatas jelas. Skuama hanya sebatas lesi dengan susunan rapi, teratur, sejajar dengan garis kulit. Penulis
Tanda ini dapat digunakan untuk membedakan lesi pitiriasis versikolor dari pitiriasis alba dan skuama akibat kulit kering. Pada pitiriasis alba, lesi berupa bercak hipopigmentasi dengan batas tidak jelas, kadang terlihat kulit kering tanpa sisik. Demikian juga pada kulit kering, skuama yang terlihat tanpa ada sisik yang tersusun rapi sejajar. Perbedaan Sukma’s PV sign dengan penemuan evoked scale sign hanya menggambarkan skuama akibat regangan tanpa memperhatikan sisik yang tersusun rapi, sejajar dengan kulit, dan berbatas pada lesi, karena skuama halus juga kadang dapat ditemukan pada pitiriasis alba dan kulit kering. Pemeriksaan ini mudah, sederhana, dan dapat dilakukan saat praktik dokter umum sehari-hari.
Pitiriasis Versikolor vs Pitiriasis Alba
Penyakit kulit lain yang memiliki gambaran lesi hipopigmentasi menyerupai pitiriasis versikolor adalah pitiriasis alba, salah satu bentuk dermatitis non-spesifik, asimptomatik, dan belum diketahui etiologinya.[26,27] Pitiriasis versikolor dan pitiriasis alba dapat dibedakan secara klinis dan melalui pemeriksaan penunjang.
Pitiriasis alba sering dijumpai pada anak hingga dewasa muda, usia 3-16 tahun, merupakan bentuk ringan dermatitis atopi.[28,29] Lesi berupa makula berbentuk bulat, oval, kadang ireguler, awalnya berwarna merah muda, ditutupi skuama halus, kemudian menjadi lesi hipopigmentasi dalam beberapa minggu. Seiring perjalanan penyakitnya, skuama berangsur hilang, tersisa lesi hipopigmentasi yang menetap beberapa bulan hingga tahun. Predileksi tersering adalah wajah, ditemukan juga di lokasi lain seperti leher, bahu, punggung, ekstremitas, dan bokong.[14,30]
Pitiriasis alba ekstensif yang menyerang orang dewasa, lesinya simetris, berbatas tegas, berwarna putih, cenderung merusak permukaan kulit tungkai. Selain itu, pitiriasis alba dapat disertai infeksi jamur superfisial dengan gambaran lesi hiperpigmentasi kebiruan dikelilingi area hipopigmentasi, sering menyerang wajah.[31,32]
Jika evoked scale sign maupun Sukma’s PV sign negatif, maka diagnosis pitiriasis versikolor dapat disingkirkan. Hal ini dapat dikonfirmasi melalui pemeriksaan lampu Wood ataupun pemeriksaan KOH. Pada pitiriasis alba, lesi tidak berpendar seperti pitiriasis versikolor yang berwarna kuning keemasan di bawah lampu Wood, sedangkan pada pemeriksaan KOH tidak ditemukan hifa dan spora.
Terapi
Pengobatan pitiriasis versikolor dapat topikal maupun sistemik. Lesi minimal dapat diobati dengan preparat topikal, seperti shampo selenium sulfida 2,5% digunakan 2-3 minggu sekali atau shampo ketokonazol 2% selama 3 hari berturut-turut.[6] Terbinafin topikal 1% dua kali per hari selama seminggu cukup efektif.[2] Preparat azol seperti mikonazol, ketokonazol, klotrimazol, ekonazol juga dapat digunakan.[2]
Untuk lesi luas, dapat diberi pengobatan oral seperti ketokonazol 200 mg/hari selama 7 hari. Itrakonazol dosis 200-400 mg/hari selama 3-7 hari dapat diberikan untuk infeksi yang sulit sembuh atau sering kambuh. Flukonazol 400 mg juga efektif diberikan dalam dosis tunggal.[6]
Prognosis
Perjalanan penyakit berlangsung kronik, namun umumnya memiliki prognosis baik. Lesi dapat meluas jika tidak diobati dengan benar dan faktor predisposisi tidak dieliminasi. Masalah lain adalah menetapnya hipopigmentasi, diperlukan waktu yang cukup lama untuk repigmentasi kembali seperti kulit normal. Hal itu bukan kegagalan terapi, sehingga penting untuk memberikan edukasi pada pasien bahwa bercak putih tersebut akan menetap beberapa bulan setelah terapi dan akan menghilang secara perlahan.[19]
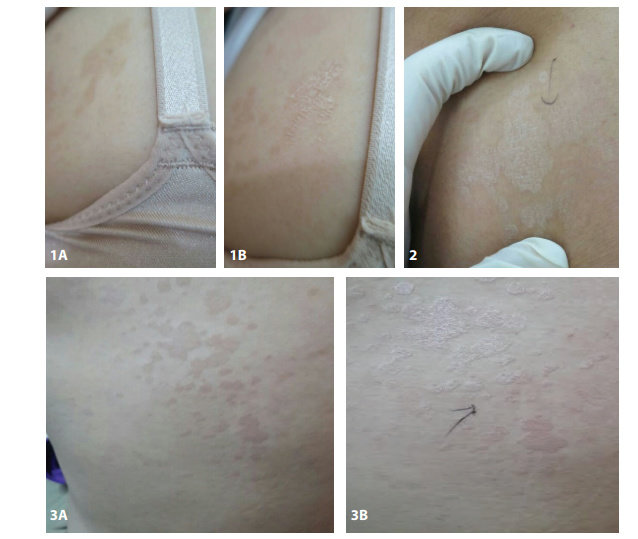
Gambar. Uji Provokasi Skuama
Catatan
1a. Lesi pitiriasis versikolor yang tidak tampak jelas skuamanya.
1b. Skuama terlihat jelas setelah diregang (evoked scale sign positif ).
2. Tes provokasi dengan meregangkan lesi kulit. Skuama jelas terlihat setelah dilakukan peregangan.
3a. Lesi pitiriasis versikolor merah muda hingga kecoklatan yang tidak tampak skuama.
3b. Setelah dilakukan peregangan, skuama jelas terlihat.
Referensi
- Han A, Calcara DA, Stoecker WV, Daly J, Siegel DM, Shell A. Evoked scale sign of tinea versicolor. Arch Dermatol. 2009;145(9):1078.
- Habif TP. Clinical dermatology, a color guide to diagnosis and therapy. 5th ed. Philadelphia: Elsevier Mosby; 2010.p.537-40.
- Budimulja U. Pitiriasis versikolor. In: Djuanda A, Hamzah M, Aisah S, eds. Ilmu penyakit kulit dan kelamin. 5th ed. Jakarta: Balai Penerbit FKUI; 2007.p.100-1.
- Rai MK, Wankhade S. Tinea versicolor-an epidemiology. J Microbial Biochem Technol. 2009; 1(1):51-6.
- Levin NA, Delano S. Evaluation and treatment of Malassezia-related skin disorders. Cosmetic Dermatology 2011;24(3):137-45.
- Janik MP, Heffernan MP. Yeast infections: Candidiasis and tinea (pityriasis) versicolor. In: Wolff K, Goldsmith LS, Katz SI, Gilchrest BA, Paller AS, Leffel DJ, eds. Fitzpatrick’s dermatology in general medicine. 7th ed. New York: McGraw Hill Companies; 2008.p.1828-30.
- Machowinski A, Kramer HJ, Hort W, Mayser P. Pityriacitrin-a potent UV filter produced by Malassezia furfur and its effect on human skin microflora. Mycoses 2006;49(5):388-92.
- Good PH. Goodheart’s photoguide to common skin disorder, diagnosis and management. 3rd ed. New York: Lippinkott William and Wilkins; 2008.p.190-1.
- Shi VS, Lio PA. Diagnosis of pityriasis versicolor in paediatrics: The evoked scale sign. Arch Dis Child. 2011;96(4):392-3.
- Gaitanis G, Magiatis P, Hantschke M, Bassukas ID, Valegraki A. The Malassezia genus in skin and systemic disease. Clin Microbiol Rev. 2012;25(1):106-41.
- Burkhart CN, Burkhart CG, Morell DS. Treatment of tinea versicolor. In: Maimbach H, Gorohi F, eds. Evidence based dermatology. 2nd ed. New York: McGraw Hill Companies; 2009.p.365- 71.
- James WD, Berger TG, Elston D. Andrew’s disease of the skin clinical dermatology. 10th ed. Philadelphia: Elsevier Saunders; 2006.p.302-3.
- Gaitains G, Valergaki A, Mayser P, Bassukas ID. Skin disease associated with Malassezia yeast: Fact and controversies. Clinics in Dermatology 2013;31(4):455-63.
- Usatine RP. Tinea versicolor. In: Usatine RP, Smith MA, Mayeaux EJ, Chumley H, Tysinger J, eds. The color atlas of family medicine. New York: McGraw Hill Companies; 2009.p.566-9.
- Wolff K, Johnson RA. Fitzpatrick’s color atlas and synopsis of clinical dermatology. 6th ed. New York: McGraw Hill Companies; 2009.p.732-4.
- Schalock PC, Hsu JT, Arndt KA. Lippincott’s primary care dermatology. Philadelphia: Lippincott William and Wilkins; 2011.p.132-4.
- Lehman D. Agents of superficial mycoses. In: Mahon CR, Lehman D, Manuselis G, eds. Textbook of diagnostic microbiology. 5th ed. Philadelphia: Elsevier Saunders; 2014.p. 594-5.
- Lyakhovitsky A, Shemer A, Amichai B. Molecular analysis of Malassezia species isolated from Israeli patients with pityriasis versicolor. Int J Dermatol. 2013;52:231-3.
- Weller R, Hunter J, Savin J, Dahl M. Clinical dermatology. 4th ed. New Jersey: Blackwell Publishing; 2008.p.254-7.
- Keller RA. Superficial fungal infections. In: Fitzpatrick JE, Moreelli JG, eds. Dermatology secrets in color. 3rd ed. Philadelphia: Elsevier Mosby; 2007.p.252-72.
- Patel AB, Kubba R, Kubba A. Clinicopathological correlation of acquired hypopigmentary disorders. Indian J Dermatol Venereol Leprol. 2013;79(3):376-82.
- Craft N, Fox LP. Visual diagnosis essential adult dermatology. Philadelphia: Lippincott Williams and Walkins; 2010.p.355-7.
- Varada S, Dabade T, Loo DS. Uncommon presentations of tinea versicolor. Dermatol Pract Concept. 2014;4(3):93-8.
- Satyajeet K, Sangeeta A, Sawant S. Scaly sign in dermatology. Indian J Dermatol Venereol Leprol. 2006;72(2):161-4.
- Lee WJ, Kim JY, Song CH, Lee SH, Lee SJ, Kim DW. Disruption of barrier function in dermatophytosis and pityriasis versicolor. The Journal of Dermatology 2011;38(11):1049-53.
- Soepardiman L. Pitiriasis alba. In: Djuanda A, Hamzah M, Aisah S, eds. Ilmu penyakit kulit dan kelamin. 5th ed. Jakarta: Balai Penerbit FKUI; 2007.p.333-4.
- Elshafey WS, Fiala LA, Mohamed RW, Ismael NA. The distribution and determinants of pityriasis alba among elementary school students in Ismailia City. Journal of American Science 2012;8(12): 444-9.
- Burkhart CG, Burkhart CN. Pityriasis alba: A condition with possibly multiple etiologies. The Open Dermatology Journal 2009;3:7-8.
- Rook A, Burns T. Rook’s text book of dermatology. Oxford: Blackwell Publishing; 2004.p.37-8.
- Lio PA. Little white spots: An approach to hypopigmented macules. Arch Dis Child Educ Pract Ed. 2008; 93:98-102.
- Wolff K, Johnson RA. Fitzpatrick’s color atlas and synopsis of clinical dermatology. 6th ed. New York: McGraw Hill Companies; 2009.p.623-5.
- Di LV, Ricci C. Progressive and extensive hypomelanosis and extensive pityriasis alba: Same disease, different names. J Eur Dermatol Venereol. 2005;19(3):370-2.
Sumber :
Sukmawati Tansil Tan, Gabriela Reginata, Uji Provokasi Skuama pada Pitiriasis Versikolor,
Bagian Ilmu Kesehatan Kulit dan Kelamin, Fakultas Kedokteran Universitas Tarumanagara