Lepra adalah penyakit menular, menahun dan disebabkan oleh Mycobacterium leprae yang bersifat intraselular obligat. Penularan kemungkinan terjadi melalui saluran pernapasan atas dan kontak kulit pasien lebih dari 1 bulan terus menerus. Masa inkubasi rata-rata 2,5 tahun, namun dapat juga bertahun- tahun.
Hasil Anamnesis (Subjective)
Keluhan
Bercak kulit berwarna merah atau putih berbentuk plakat, terutama di wajah dan telinga. Bercak kurang/mati rasa, tidak gatal. Lepuh pada kulit tidak dirasakan nyeri. Kelainan kulit tidak sembuh dengan pengobatan rutin, terutama bila terdapat keterlibatan saraf tepi.
Faktor Risiko
- Sosial ekonomi rendah
- Kontak lama dengan pasien, seperti anggota keluarga yang didiagnosis dengan lepra
- Imunokompromais
- Tinggal di daerah endemik lepra
Hasil Pemeriksaan Fisik dan Penunjang Sederhana (Objective)
Pemeriksaan Fisik Tanda Patognomonis
-
Tanda-tanda pada kulit
Perhatikan setiap bercak, bintil (nodul), bercak berbentuk plakat dengan kulit mengkilat atau kering bersisik. Kulit tidak berkeringat dan berambut. Terdapat baal pada lesi kulit, hilang sensasi nyeri dan suhu, vitiligo. Pada kulit dapat pula ditemukan nodul.
-
Tanda-tanda pada saraf
Penebalan nervus perifer, nyeri tekan dan atau spontan pada saraf, kesemutan, tertusuk-tusuk dan nyeri pada anggota gerak, kelemahan anggota gerak dan atau wajah, adanya deformitas, ulkus yang sulit sembuh. Kerusakan saraf tepi biasanya terjadi pada saraf.
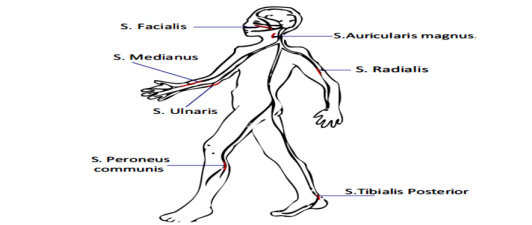
Gambar Saraf tepi yang perlu diperiksa pada lepra/kusta
-
Ekstremitas dapat terjadi mutilasi
Untuk kelainan yang ditemukan pada pemeriksaan fisik, simbol-simbol pada gambar dibawah ini digunakan dalam penulisan di rekam medik.
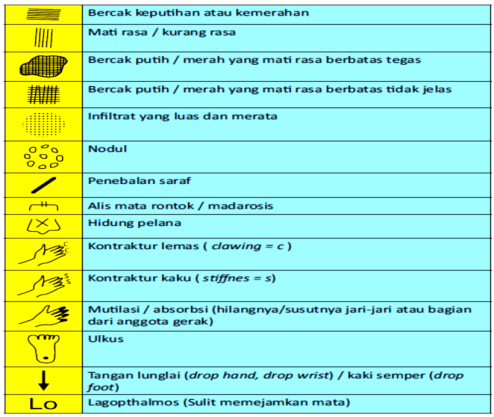
Gambar Penulisan kelainan pemeriksaan fisik pada rekam medik
Pemeriksaan Penunjang
Pemeriksaan mikroskopis kuman BTA pada sediaan kerokan jaringan kulit.
Penegakan Diagnosis (Assessment)
Diagnosis Klinis
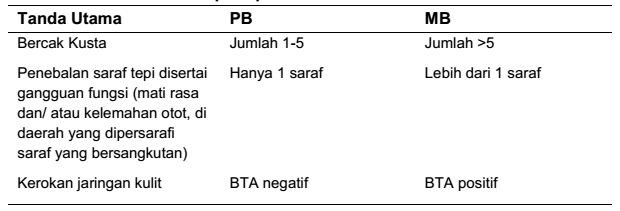
Diagnosis ditegakkan apabila terdapat satu dari tanda-tanda utama atau kardinal (cardinal signs), yaitu:
- Kelainan (lesi) kulit yang mati rasa
- Penebalan saraf tepi yang disertai gangguan fungsi saraf
- Adanya basil tahan asam (BTA) dalam kerokan jaringan kulit (slit skin smear)
Sebagian besar pasien lepra didiagnosis berdasarkan pemeriksaan klinis.
Klasifikasi Lepra terdiri dari 2 tipe, yaitu Pausibasilar (PB) dan Multibasilar (MB)
Tabel Tanda utama lepra tipe PB dan MB
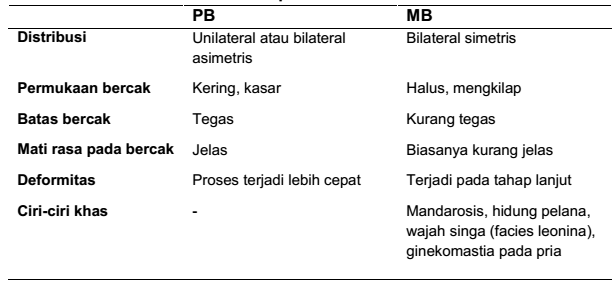
Tabel Tanda lain klasifikasi lepra
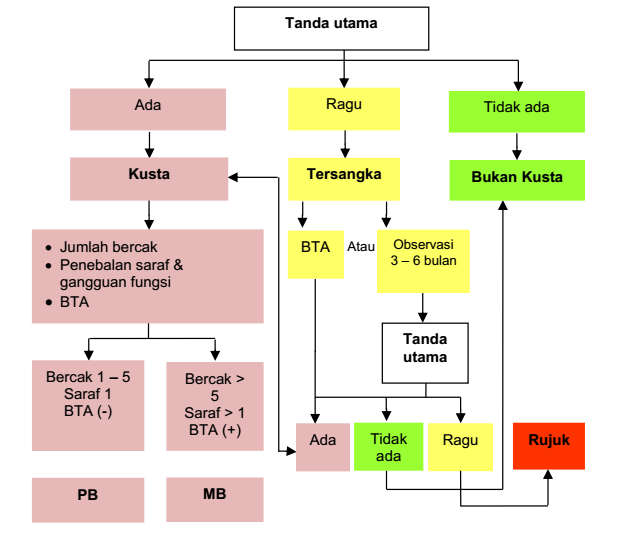
Gambar Alur diagnosis dan klasifikasi kusta
Diagnosis Banding Bercak eritema
- Psoriasis
- Tinea circinata
- Dermatitis seboroik
Bercak putih
- Vitiligo
- Pitiriasis versikolor
- Pitiriasis alba
Nodul
- Neurofibromatosis
- Sarkoma Kaposi
- Veruka vulgaris
Komplikasi
- Arthritis.
- Sepsis.
- Amiloid sekunder.
- Reaksi kusta adalah interupsi dengan episode akut pada perjalanan yang sangat kronis. Reaksi ini merupakan reaksi hipersensitivitas seluler (tipe 1/reversal) atau hipersentitivitas humoral (tipe 2/eritema nodosum leprosum/ENL).
Tabel Faktor pencetus reaksi tipe 1 dan tipe 2
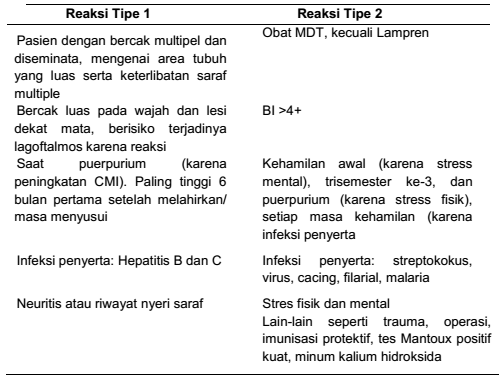
Tabel Perbedaan reaksi tipe 1 dan 2 kusta


Penatalaksanaan Komprehensif (Plan)
Penatalaksanaan
-
Pasien diberikan informasi mengenai kondisi pasien saat ini, serta mengenai pengobatan dan pentingnya kepatuhan untuk eliminasi penyakit.
-
Kebersihan diri dan pola makan yang baik perlu dilakukan.
-
Pasien dimotivasi untuk memulai terapi hingga selesai terapi dilaksanakan.
-
Terapi menggunakan Multi Drug Therapy (MDT) pada:
- Pasien yang baru didiagnosis kusta dan belum pernah mendapat MDT.
- Pasien ulangan, yaitu pasien yang mengalami hal-hal di bawah ini:
- Relaps
- Masuk kembali setelah default (dapat PB maupun MB)
- Pindahan (pindah masuk)
- Ganti klasifikasi/tipe
-
Terapi pada pasien PB:
-
Pengobatan bulanan: hari pertama setiap bulannya (obat diminum di depan petugas) terdiri dari: 2 kapsul Rifampisin @ 300mg (600mg) dan 1 tablet Dapson/DDS 100 mg.
-
Pengobatan harian: hari ke 2-28 setiap bulannya: 1 tablet Dapson/ DDS 100 mg. 1 blister obat untuk 1 bulan.
- Pasien minum obat selama 6-9 bulan (± 6 blister).
- Pada anak 10-15 tahun, dosis Rifampisin 450 mg, dan DDS 50 mg.
-
Terapi pada Pasien MB:
-
Pengobatan bulanan: hari pertama setiap bulannya (obat diminum di depan petugas) terdiri dari: 2 kapsul Rifampisin @ 300mg (600mg), 3 tablet Lampren (klofazimin) @ 100mg (300mg) dan 1 tablet dapson/DDS 100 mg.
-
Pengobatan harian: hari ke 2-28 setiap bulannya: 1 tablet lampren 50 mg dan 1 tablet dapson/DDS 100 mg. 1 blister obat untuk 1 bulan.
- Pasien minum obat selama 12-18 bulan (± 12 blister).
- Pada anak 10-15 tahun, dosis Rifampisin 450 mg, Lampren 150 mg dan DDS 50 mg untuk dosis bulanannya, sedangkan dosis harian untuk Lampren 50 mg diselang 1 hari.
- Dosis MDT pada anak <10 tahun dapat disesuaikan dengan berat badan:
- Rifampisin: 10-15 mg/kgBB
- Dapson: 1-2 mg/kgBB
- Lampren: 1 mg/kgBB
-
Obat penunjang (vitamin/roboransia) dapat diberikan vitamin B1, B6, dan B12.
-
Tablet MDT dapat diberikan pada pasien hamil dan menyusui. Bila pasien juga mengalami tuberkulosis, terapi rifampisin disesuaikan dengan tuberkulosis.
-
Untuk pasien yang alergi dapson, dapat diganti dengan lampren, untuk MB dengan alergi, terapinya hanya 2 macam obat (dikurangi DDS).
Tabel Efek samping obat dan penanganannya
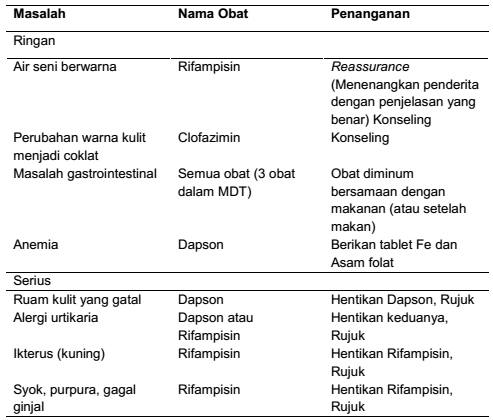
Terapi untuk reaksi kusta ringan, dilakukan dengan pemberian prednison dengan cara pemberian:
- 2 Minggu pertama 40 mg/hari (1x8 tab) pagi hari sesudah makan
- 2 Minggu kedua 30 mg/hari (1x6 tab) pagi hari sesudah makan
- 2 Minggu ketiga 20 mg/hari (1x4 tab) pagi hari sesudah makan
- 2 Minggu keempat 15 mg/hari (1x3 tab) pagi hari sesudah makan
- 2 Minggu kelima 10 mg/hari (1x2 tab) pagi hari sesudah makan
- 2 Minggu keenam 5 mg/hari (1x1 tab) pagi hari sesudah makan
- Bila terdapat ketergantungan terhadap Prednison, dapat diberikan Lampren lepas
Konseling dan Edukasi
- Individu dan keluarga diberikan penjelasan tentang lepra, terutama cara penularan dan pengobatannya.
- Dari keluarga diminta untuk membantu memonitor pengobatan pasien sehingga dapat tuntas sesuai waktu pengobatan.
- Apabila terdapat tanda dan gejala serupa pada anggota keluarga lainnya, perlu dibawa dan diperiksakan ke pelayanan kesehatan.
Rencana tindak lanjut:
- Setiap petugas harus memonitor tanggal pengambilan obat.
- Bila terlambat, paling lama dalam 1 bulan harus dilakukan pelacakan.
- Release From Treatment (RFT) dapat dinyatakan setelah dosis dipenuhi tanpa diperlukan pemeriksaan laboratorium.
- Pasien yang sudah RFT namun memiliki faktor risiko: cacat tingkat 1 atau 2, pernah mengalami reaksi, BTA pada awal pengobatan >3 (ada nodul atau infiltrat), maka perlu dilakukan pengamatan semiaktif.
- Pasien PB yang telah mendapat pengobatan 6 dosis (blister) dalam waktu 6-9 bulan dinyatakan RFT, tanpa harus pemeriksaan laboratorium.
- Pasien MB yang telah mendapat pengobatan MDT 12 dosis (blister) dalam waktu 12-18 bulan dinyatakan RFT, tanpa harus pemeriksaan laboratorium.
- Default
Jika pasien PB tidak mengambil/minum obatnya lebih dari 3 bulan dan pasien MB lebih dari 6 bulan secara kumulatif (tidak mungkin baginya untuk menyelesaikan pengobatan sesuai waktu yang ditetapkan), maka yang bersangkutan dinyatakan default. Pasien defaulter tidak diobati kembali bila tidak terdapat tanda-tanda klinis aktif. Namun jika memiliki tanda-tanda klinis aktif (eritema dari lesi lama di kulit/ ada lesi baru/ ada pembesaran saraf yang baru).
Bila setelah terapi kembali pada defaulter ternyata berhenti setelah lebih dari 3 bulan, maka dinyatakan default kedua. Bila default lebih dari 2 kali, perlu dilakukan tindakan dan penanganan khusus.
Kriteria Rujukan
- Terdapat efek samping obat yang serius.
- Reaksi kusta dengan kondisi:
- ENL melepuh, pecah (ulserasi), suhu tubuh tinggi, neuritis.
- Reaksi tipe 1 disertai dengan bercak ulserasi atau neuritis.
- Reaksi yang disertai komplikasi penyakit lain yang berat, misalnya hepatitis, DM, hipertensi, dan tukak lambung berat.
Peralatan
Laboratorium sederhana untuk pemeriksaan BTA
Prognosis
Prognosis untuk vitam umumnya bonam, namun dubia ad malam pada fungsi ekstremitas, karena dapat terjadi mutilasi, demikian pula untuk kejadian berulangnya.
Referensi
- Direktorat Jenderal Pengendalian Penyakit dan Penyehatan Lingkungan. 2012. Pedoman Nasional Pengendalian Penyakit Kusta. Jakarta. Kementerian Kesehatan RI. (Direktorat Jenderal Pengendalian Penyakit dan Penyehatan Lingkungan , 2012)
- Djuanda, A., Hamzah, M., Aisah, S. 2007. Buku Ajar Ilmu Penyakit Kulit dan Kelamin. Edisi kelima. Jakarta. Balai Penerbit Fakultas Kedokteran Universitas Indonesia. (Djuanda, et al., 2007)









