Epistaksis atau sering disebut mimisan adalah perdarahan dari hidung dapat berasal dari bagian anterior rongga hidung atau dari bagian posterior rongga hidung. Dapat terjadi akibat sebab lokal atau sebab umum (kelainan sistemik). Epistaksis bukan suatu penyakit melainkan gejala suatu kelainan. Perdarahan yang terjadi di hidung adalah akibat kelainan setempat atau penyakit umum. Kebanyakan ringan dan sering berhenti sendiri tanpa memerlukan bantuan medis, tetapi epistaksis yang berat, walaupun jarang, merupakan masalah kedaruratan yang berakibat fatal bila tidak segera ditangani (Endang & Retno, 2008).
Epistaksis sering ditemukan sehari-hari dan mungkin hampir 90% dapat berhenti dengan sendirinya (spontan) atau dengan tindakan sederhana yang dilakukan oleh pasien sendiri dengan jalan menekan hidungnya (Iskandar & Supardi, 1993).
Epidemiologi
Di Amerika Serikat angka kejadian epistaksis dijumpai 1 dari 7 penduduk. Epistaksis bagian anterior sangat umum dijumpai pada anak dan dewasa muda, sementara epistaksis posterior sering pada orang tua dengan riwayat penyakit hipertensi atau arteriosklerosis (Watkinson, 1997).
Prevalensi epistaksis pada pria dan wanita umumnya adalah sama, dan distribusi umur penderita epistaksis biasanya terjadi pada usia < 20 tahun dan > 40 tahun (Nash & Simon, 2008).
Sedangkan Herkner dkk melaporkan dari 213 orang pasien yang datang ke Unit Gawat Darurat dengan epistaksis, ditemukan 33 orang pasien (15,5%) dengan peningkatan tekanan darah (Herkner, et al., 2000).
Usia pada penderita hipertensi dengan epistaksis antara 37- 55 tahun sedangkan normotensi dengan epistaksis antara 29-48 tahun (Isezuo, 2008). Sekitar 10% dari episode epistaksis adalah perdarahan posterior. Perdarahan posterior paling sering berasal dari arteri. Hal ini menunjukkan besarnya risiko membahayakan jalan pernapasan, aspirasi dan kesulitan dalam mengendalikan perdarahan (Nguyen, 2011)
Klasifikasi
Berdasarkan lokasinya epistaksis dapat dibagi atas beberapa bagian, yaitu :
-
Epistaksis Anterior
Merupakan jenis epistaksis yang paling sering dijumpai terutama pada anak-anak dan biasanya dapat berhenti sendiri (Nuty & Endang, 1998). Perdarahan juga dapat berasal dari bagian depan konkha inferior (Abelson, 1998). Daerah ini terbuka terhadap efek pengeringan udara inspirasi dan trauma. Akibatnya terjadi ulkus, ruptur atau kondisi patologik lainnya dan selanjutnya akan menimbulkan perdarahan (Ballenger, 1994).
-
Epistaksis Posterior
Epistaksis posterior dapat berasal dari arteri sfenopalatina dan arteri etmoid posterior. Perdarahan biasanya hebat dan jarang berhenti dengan sendirinya. Sering ditemukan pada pasien dengan hipertensi, arteriosklerosis atau pasien dengan penyakit kardiovaskular (Nuty & Endang, 1998).
Tidak ada yang tahu secara spesifik kondisi atau faktor risiko yang berhubungan dengan perdarahan hidung posterior (Viducich, et al., 1995).
Anatomi
Hidung luar dibentuk oleh kerangka tulang dan tulang rawan yang dilapisi kulit, jaringan ikat dan beberapa otot kecil yaitu M. Nasalis pars transversa dan M. Nasalis pars allaris. Kerja otot – otot tersebut menyebabkan nares dapat melebar dan menyempit. Batas atas nasi eksternus melekat pada os frontal sebagai radiks (akar), antara radiks sampai apeks (puncak) disebut dorsum nasi (Nuty & Endang, 2008).
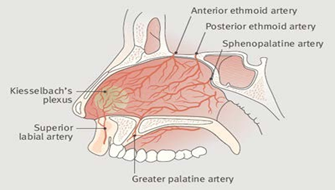
Pembuluh darah utama di hidung berasal dari arteri karotis interna (AKI) dan karotis eksterna (AKE) (Kanowitz, et al., 2009). Arteri optalmika, yang merupakan cabang dari AKI, bercabang dua menjadi arteri ethmoidalis anterior dan posterior. Cabang anterior lebih besar dibanding cabang posterior dan pada bagian medial akan melintasi atap rongga hidung, untuk mendarahi bagian superior dari septum nasi dan dinding lateral hidung. AKE bercabang menjadi arteri fasialis dan arteri maksilaris interna. Arteri fasialis memperdarahi bagian anterior hidung melalui arteri labialis superior (Kanowitz, et al., 2009).
Arteri maksilaris interna di fossa pterigopalatina bercabang menjadi arteri sfenopalatina, arteri nasalis posterior dan arteri palatina mayor. Arteri sfenopalatina memasuki rongga hidung pada bagian posterior konka media, memperdarahi daerah septum dan sebagian dinding lateral hidung (Kanowitz, et al., 2009).
Etiologi
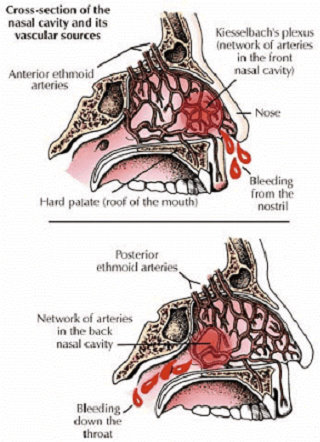
Perdarahan hidung diawali oleh pecahnya pembuluh darah di dalam selaput mukosa hidung. Delapan puluh persen perdarahan berasal dari pembuluh darah Pleksus Kiesselbach (area Little). Pleksus Kiesselbach terletak di septum nasi bagian anterior, di belakang persambungan mukokutaneus tempat pembuluh darah yang kaya anastomosis (Maron, 1993).
Pada banyak kasus, tidak mudah untuk mencari penyebab terjadinya epistaksis. Seringkali epistaksis timbul spontan tanpa diketahui penyebabnya, kadang-kadang jelas disebabkan karena trauma. Epistaksis dapat disebabkan oleh kelainan lokal pada hidung atau kelainan sistemik. Kelainan lokal misalnya trauma, kelainan anatomi, kelainan pembuluh darah, infeksi lokal, benda asing, tumor, pengaruh udara & lingkungan. Kelainan sistemik seperti penyakit kardiovaskular, kelainan darah, infeksi sistemik, perubahan tekanan atmosfir, kelainan hormonal dan kelainan kongenital (Nuty & Endang, 2008).
- Faktor Lokal
-
Beberapa faktor lokal yang dapat menyebabkan terjadinya epistaksis antara lain
-
Trauma (Nuty & Endang, 2008).
-
Obat semprot hidung (nasal spray). (Pope & Hobbs, 2005).
-
Iritasi zat kimia, obat-obatan atau narkotika. Seperti dekongestan topikal dan kokain (Pope & Hobbs, 2005).
-
Kelainan vaskular. Seperti kelainan yang dikenal dengan Wagener’s granulomatosis (kelainan yang didapat) (Pope & Hobbs, 2005).
- Faktor Sistemik
Hipertensi tidak berhubungan secara langsung dengan epistaksis. Arteriosklerosis pada pasien hipertensi membuat terjadinya penurunan kemampuan hemostasis dan kekakuan pembuluh darah (Nwaorgu, 2004). Penyebab epistaksis yang bersifat sistemik antara lain
-
Usia. Epistaksis dapat terjadi di semua kelompok umur, tapi paling dominan berpengaruh pada orang tua (50-80 tahun) dan anak-anak (2-10 tahun) (Mulla, et al., 2012).
-
Sindrom Rendu Osler Weber (hereditary hemorrhagic telangectasia) merupakan kelainan bawaan yang diturunkan secara autosom dominan. Trauma ringan pada mukosa hidung akan menyebabkan perdarahan yang hebat (Nwaorgu, 2004).
-
Efek sistemik obat-obatan golongan antikoagulansia (heparin, warfarin) dan antiplatelets (aspirin, clopidogrel) (Pope & Hobbs, 2005).
-
Kurangnya faktor koagulasi (trombositopenia, koagulopati kongenital/di dapat, defisiensi vitamin A, D, E, C, atau K, penyakit liver, gagal ginjal, malnutrisi, polisitemia vera, multipel mieloma, leukemia) (Wormald, 2006).
-
Penyakit kardiovaskular (congestive heart failure, stenosis katup miral) (Wormald, 2006).
-
Kegagalan fungsi organ seperti uremia dan sirosis hepatis (Jeffrey, 2012).
-
Atheroslerosis, hipertensi dan alkohol (Pope & Hobbs, 2005).
-
Kelainan hormonal. Seperti kelebihan hormon adrenokortikosteroid atau hormon mineralokortikoid, pheochromocytoma, hyperthyroidism atau hypothyroidism, kelebihan hormon pertumbuhan dan hyperparathyroidism (Idham & Sanjaya, 2005).
- Faktor Lingkungan
Angka kejadian epistaksis ditemukan meningkat selama bulan musim kemarau, seringkali dihubungkan dengan perubahan temperatur dan kelembaban (Fletcher, 2009). Insiden epistaksis juga terkait ke irama sirkadian, dengan peningkatan di pagi hari dan akhir sore hari (Middleton, 2004).
Kelainan sistemik yang paling sering berhubungan dengan epistaksis adalah hipertensi. Pada pasien dengan hipertensi dan epistaksis dipikirkan bahwa bertambahnya usia menginduksi terjadinya fibrosis pada tunica media. Hal ini bisa menyebabkan gangguan vasokonstriksi yang adekuat pada pembuluh darah apabila terjadi ruptur (Massick, et al., 2005).
Patofisiologi
Epistaksis didefinisikan sebagai perdarahan akut dari rongga hidung, yang keluar melalui lubang hidung ataupun kebelakang (nasopharing). Secara patofisiologis, bisa dibedakan menjadi epistaksis anterior dan posterior. 90% epistaksis berasal dari bagian depan hidung (anterior), berasal dari sekat/dinding rongga hidung. Bagian dalam hidung dilapisi oleh mukosa yang tipis dan mengandung banyak pembuluh darah (Kiesselbach plexus) yang fungsinya menghangatkan dan melembabkan udara yang dihirup. Pembuluh-pembuluh ini amat peka terhadap pengaruh dari luar, selain karena letaknya di permukaan juga karena hidung merupakan bagia wajah yang paling menonjol. Sehingga perubahan cuaca (panas, kering), tekanan udara (di daerah tinggi), teriritasi gas/zat kimia yang merangsang, pemakaian obat untuk mencegah pembekuan darah atau hanya sekedar terbentur (pukulan), gesekan, garukan, iritasi hidung karena pilek/allergi atau kemasukan benda asing dapat menimbulkan epistaksis. Jenis epistaksis yang anterior biasanya lebih mudah diatasi dengan pertolongan pertama di rumah (Isezuo, 2008).
Pada orang yang lebih tua, lokasi perdarahan lebih sering ditemukan berasal dari bagian posterior hidung. Penyebab biasanya bukan karena trauma tetapi lebih mungkin ruptur spontan pembuluh darah yang sklerotik. Perdarahan akan lebih berat jika pasien menderita hipertensi. Epistaksis posterior terjadi primer di regio septum posterior, diikuti sesuai frekuensi di dinding posterolateral nasal yang mengandung pleksus naso-nasofaringeal Woodruff; sering berasal dari pembuluh arteri (Isezuo, 2008).
Berdasarkan etiologi dari epistaksis, salah satu penyebab epistaksis akibat gangguan sistemik dicetuskan oleh adanya hipertensi. Berdasarkan penelitian yang ada, faktor hipertensi ini merupakan penyebab sistemik tersering yang menyebabkan epistaksis. Tekanan darah normal bervariasi sesuai usia, sehingga setiap diagnosis hipertensi harus bersifat spesifik terhadap usia. Namun secara umum, seseorang dianggap mengalami hipertensi apabila tekanan darahnya lebih tinggi daripada 140 mmHg sistolik atau 90 mmHg diastolik (Corwin & Elizabeth, 2000). Karena tekanan darah bergantung pada kecepatan denyut jantung, volume sekuncup dan TPR , maka peningkatan salah satu dari ketiga variable yang tidak dikompensasi dapat menyebabkan hipertensi (Corwin & Elizabeth, 2000).
Nakada, et al. membuktikan terjadinya apoptosis pembuluh darah mikro pada pasien dengan hipertensi. Diperkirakan bahwa hipertensi menyebabkan penebalan pada dinding pembuluh darah dan menyebabkan peningkatan terjadinya apoptosis yang merupakan usaha tubuh untuk meregresi terjadinya penebalan pada dinding pembuluh darah. Teori ini diduga semakin menyakinkan terjadinya mekanisme spontan epistaksis. Perdarahan biasanya hebat dan jarang berhenti spontan (Isezuo, 2008). Pada pasien dengan hipertensi juga dapat menyebabkan arteriosklerosis pada pembuluh darah di daerah nasal yang diduga menjadi penyebab epistaksis karena predisposisi hipertensi (Isezuo, 2008).
Pemeriksaan arteri kecil dan sedang pada orang yang berusia menengah dan lanjut, terlihat perubahan progresif dari otot pembuluh darah tunika media menjadi jaringan kolagen. Perubahan tersebut bervariasi dari fibrosis interstitial sampai perubahan yang komplet menjadi jaringan parut. Perubahan tersebut memperlihatkan gagalnya kontraksi pembuluh darah karena hilangnya otot tunika media sehingga mengakibatkan perdarahan yang banyak dan lama. Pada orang yang lebih muda, pemeriksaan di lokasi perdarahan setelah terjadinya epistaksis memperlihatkan area yang tipis dan lemah. Kelemahan dinding pembuluh darah ini disebabkan oleh iskemia lokal atau trauma (Watkinson, 1997).
Diagnosis
Anamnesis dan menentukan lokasi sumber perdarahan serta menemukan penyebabnya harus segera dilakukan. Perdarahan dari bagian anterior kavum nasi biasanya akibat mengambil kotoran dari hidung, epistaksis idiopatik, rinitis anterior dan penyakit infeksi. Sedangkan dari bagian posterior atau media biasanya akibat hipertensi, arteriosklerosis, fraktur atau tumor. Lakukan pengukuran tekanan darah dan periksa faktor pembekuan darah. Disamping pemeriksaan rutin THT, dilakukan pemeriksaan tambahan foto tengkorak kepala, hidung dan sinus paranasal, kalau perlu CT-scan (Becker, et al., 1994).
Komplikasi
Komplikasi dapat terjadi akibat dari epistaksisnya sendiri atau sebagai akibat dari usaha penanggulangan epistaksis (Endang & Retno, 2008).
Akibat perdarahan yang hebat dapat terjadi aspirasi darah ke dalam saluran napas bawah, juga dapat menyebabkan syok, anemia, dan gagal ginjal. Turunnya tekanan darah secara mendadak dapat menimbulkan hipotensi, hipoksia, iskemia serebri, insufisiensi koroner, sampai infark miokard sehingga dapat menyebabkan kematian. Dalam hal ini pemberian infus atau transfusi darah harus dilakukan secepatnya (Endang & Retno, 2008).
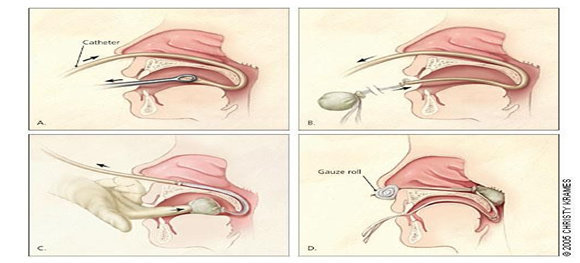
Pemasangan tampon dapat menyebabkan rino-sinusitis, otitis media, septicemia, atau toxic shock syndrome. Oleh karena itu, harus selalu diberikan antibiotik pada setiap pemasangan tampon hidung, dan setelah 2-3 hari tampon harus dicabut. Bila perdarahan berlanjut dipasang tampon baru (Endang & Retno, 2008).