Sejarah Perkembangan Demam Berdarah Dengue (DBD)
Penyakit DBD adalah penyakit akibat virus dengue yang masih menjadi masalah kesehatan masyarakat. Penyakit ini ditemukan nyaris di seluruh belahan dunia terutama di negara-negara tropik dan subtropik baik sebagai penyakit endemik maupun epidemik. Hasil studi epidemiologi menunjukkan bahwa DBD terutama menyerang kelompok umur balita sampai dengan umur sekitar 15 tahun serta tidak ditemukan perbedaan signifikan dalam hal kerentanan terhadap serangan dengue antar gender. KLB dengue biasanya terjadi di daerah endemik dan berkaitan dengan datangnya musim penghujan. Hal tersebut sejalan dengan peningkatan aktivitas vektor dengue yang justru terjadi pada musim penghujan. Penularan penyakit DBD antar manusia terutama berlangsung melalui vektor nyamuk Aedes aegypti. (Djoni, 2006:2)
Penyakit akibat infeksi virus dengue ditemukan tersebar luas di berbagai negara terutama di negara tropik dan subtropik yang terletak antara 30º LU dan 40º LS seperti Asia Tenggara, Pasifik Barat dan Caribbean dengan estimasi kejadian sekitar 50-100 juta kasus setiap tahunnya. Penyakit yang dilaporkan pertama kali oleh Benyamin Rush pada tahun 1789 ini muncul dalam literatur Inggris berupa outbreak suatu penyakit yang terjadi sepanjang 1827-1829 di Caribbean. Penyakit tersebut sampai saat ini masih merupakan masalah kesehatan masyarakat dan dapat secara endemik ataupun epidemik yang menyebar dari suatu daerah ke daerah lain atau dari suatu negara ke negara lain. (Djoni, 2006:2).
Sebelum tahun 1970 epidemi DBD dilaporkan melanda sejumlah 9 negara, tahun 1995 negara yang dilanda outbreak DBD dilaporkan meningkat sejumlah 4 kali lipat terutama melibatkan negara-negara di Asia Tenggara dan Pasifik Barat. Pada tahun 2001, di Amerika dilaporkan lebih dari 60.000 kasus dengue dan sekitar 15.000 diantaranya merupakan kasus DBD. Angka kejadian tersebut lebih dari 2 kali lipat kejadian pada tahun 1995. Pada tahun 2001 di Brazil saja ditemukan 40.000 kasus termasuk 670 kasus DBD. Tragisnya di Negara-negara Asia terutama Asia Tenggara, epidemik DBD merupakan masalah abadi dan penyebab utama morbiditas dan mortalitas terutama pada anak. Angka kematian ini dapat mencapai 20%, namun dengan pengenalan dini dan terapi yang tepat, angka tersebut dapat direduksi menjadi kurang dari 1%. (Djoni, 2006:3).
Di Indonesia yang merupakan negara kepulauan yang terbentang di antara 6º LU dan 11º LS dengan iklimnya yang tropik, terjadi epidemik suatu penyakit di Jakarta yang kemungkinan besar adalah dengue dilaporkan pertama kali oleh David Beylon pada tahun 1779. Penyakit tersebut, yang ketika itu terutama menyerang etnis Tionghoa, ditandai dengan demam, sakit kepala, nyeri retro-orbital, nyeri punggung, nyeri persendian dan nyeri otot. Outbreak pertama penyakit ini terjadi di Jakarta dan Surabaya pada tahun 1968 dengan ditemukannya 54 kasus dan 24 (44%) kasus diantaranya meninggal dunia. Outbreak penyakit ini dilaporkan terutama menyerang daerah urban. Pada tahun 1994, penyakit ini menyebar ke seluruh propinsi di Indonesia dan bahkan sejak tahun 2001 telah menjadi penyakit endemik di beberapa kota besar dan kecil, bahkan di daerah pedesaan. (Djoni, 2006:2-3)
Berdasarkan data yang dilaporkan ke WHO antara tahun 1991-1995, Indonesia menempati peringkat ketiga (110.043 kasus) dalam hal insidensi infeksi virus dengue dengan jumlah kematian menempati peringkat pertama (2861 kasus) dam antara negara-negara seperti Vietnam, India, Myanmar, Amerika, Kamboja, Malaysia, Singapura, Filipina, Sri Langka, Laos dan Negara-negara di Kepulauan Pasifik (Djoni, 2006:3).
Pengenalan Penyakit Demam Dengue DD/ Demam Berdarah Dengue (DBD)
Perjalanan penyakit infeksi virus di dalam tubuh manusia sangat tergantung dari interaksi antara kondisi imunologik dan umur seseorang. Oleh karena itu maka infeksi virus dengue dapat tidak bergejala (asimtomatik) ataupun bermanifestasi klinis ringan yaitu demam tanpa penyebab yang jelas (undifferent febrile illness), demam dengue (DD), dan bermanifestasi berat yaitu demam berdarah dengue (DBD) tanpa syok atau sindrom syok dengue (SSD) (Hadinegoro, 2000).
Bayi, anak-anak, dan beberapa orang dewasa yang terinfeksi virus dengue pertama kalinya (melalui infeksi primer dengue) akan mengalami demam biasa yang tidak bisa dibedakan dengan demam atau muncul selama fase defervenses (fase penurunan suhu tubuh). Demam dengue paling sering menyerang anak dan orang dewasa. Pada dasarnya demam dengue merupakan demam bifase akut yang ditandai dengan sakit kepala, mialgia, artralgia, ruam kulit, dan leucopenia. Walaupun DD pada dasarnya tidak berbahaya, penyekit ini dapat menurunkan fungsi tubuh, misalnya otot dan sendi terasa sangat nyeri (breakbone fever), terutama pada orang dewasa dan terkadang disertai dengan perdarahan yang tidak biasa. Di daerah endemic dengue, DD jarang menyerang penduduk asli (WHO, 2004).
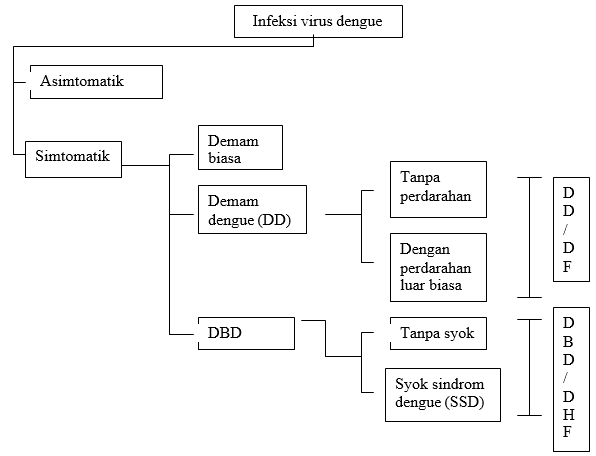
Gambar Manifestasi Infeksi Dengue Sumber: WHO, 2004.
Demam berdarah dengue paling sering menyerang anak yang berusia kurang dari 15 tahun, walaupun juga menyerang orang dewasa. DBD ditandai dengan munculnya awitan akut demam yang disertai dengan tanda dan gejala yang tidak spesifik. Diatesis hemoragi juga terjadi dengan kecenderungan menimbulkan syok yang berakibat fatal (sindrom syok dengue). Hemostatis tidak normal dan adanya kebocoran plasma merupakan perubahan patofisiologis yang utama, dengan trombositopenia dan hemokonsentrasi sebagai temuan yang tetap. Walaupun DBD biasa menyerang anak-anak yang mengalami infeksi sekunder dengue, catatan juga menunjukkan serangan infeksi primer (WHO, 2004).
Demam Dengue (DD)
Demam dengue adalah penyakit demam akut selama 2-7 hari dengan dua atau lebih manifestasi sebagai berikut: nyeri kepala, nyeri retro-orbital, mialgia, ruam kulit, manifestasi perdarahan dan leucopenia (Hadinegoro, 2000).
Definisi kasus DD menurut Djoni Djoni (2006) dibagi menjadi tiga yaitu kasus berdasarkan probable, confirmed dan reportable.
-
Probable (kasus yang mungkin) DD apabila ditemukan demam akut disertai 2 atau lebih manifestasi nyeri kepala, nyeri retro-orbital, mialgia, ruam kulit, manifestasi perdarahan dan leucopenia.
-
Disertai
Dukungan pemeriksaan serologis dalam bentuk reciprocal haemagglutination-inhibition antibody titre 1280, comparable ELISA titre atau tes antibody IgM dari specimen serum yang menunjukkan hasil positif pada fase late acute atau fase konvalesens.
-
Atau
Kejadian berada pada lokasi dan saat yang sama dengan kasus lain yang telah dikonfirmasi sebagai DD.
-
Confirmed yaitu kasus yang telah dikonfirmasi dengan pemeriksaan klinis.
-
Reportable yaitu setiap kasus probable atau confirmed harus dilaporkan.
Demam Berdarah Dengue (DBD)
Pada awal perjalanan penyakit, DBD dapat menyerupai kasus DD dengan kecenderungan perdarahan dengan satu manifestasi klinis atau lebih, yaitu:
-
Uji tourniquet atau purpura
-
Perdarahan mukosa (epitaksis, perdarahan gusi)
-
Hematemesis atau melena
-
Trombositopenia (jumlah trombosit <100.000/mm3)
-
Hemokonsentrasi sebagai akibat dari peningkatan permeabilitas kapiler dengan manifestasi satu atau lebih, yaitu:
-
Peningkatan hematokrit >20% dibandingkan standar sesuai umur dan jenis kelamin
-
Penurunan hematokrit ≥20% setelah mendapat pengobatan cairan
-
Tanda perembesan plasma, yaitu efusi pleura, asitesis atau proteinemia (Hadinegoro, 2000)
Selain itu pada kasus yang bersangkutan harus ditemukan adanya demam atau riwayat demam akut yang berlangsung selama 2-7 hari, kadang-kadang memiliki pola bifasik (Djoni, 2006).
Sindrom syok dengue (SSD) menurut Djoni (2006) adalah ke-empat criteria demam berdarah dengue sebagaimana dikemukakan di atas ditambah dengan kejadian kegagalan sirkulasi yang ditandai oleh:
Atau ditandai oleh
-
Hipotensi. Dinyatakan sebagai hipotensi apabila tekanan darah sistolik <80 mmHg (10,7 kPa) untuk anak-anak berumur kurang dari 5 tahun, atau <90 mmHg (12,0 kPa) untuk anak berumur sama dengan atau lebih besar dari 5 tahun. Penyempitan tekanan nadi dijumpai pada awal fase syok, sedangkan hipotensi dijumpai pada fase lebih belakangan atau oada pasien yang mengalami perdarahan kulit
-
Kulit terasa dingin dan lembab serta pasien nampak gelisah
Derajat Penyakit Demam Dengue DD/ Demam Berdarah Dengue (DBD)
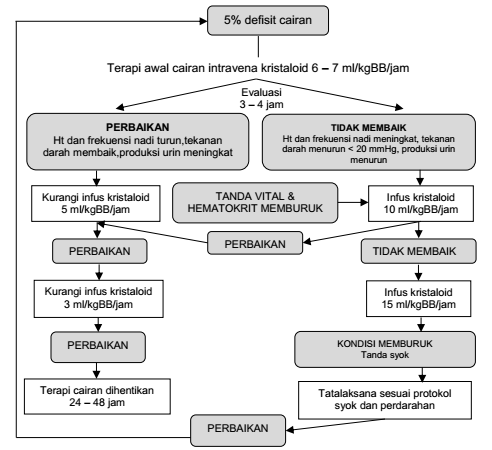
Derajat keparahan penyakit secara arbiter diklasifikasikan sebagai kasus “non-shock” dan kasus “shock”. Kasus “non-shock” mencakup DBD serajat I dan II di mana DBD derajat II lebih parah daripada DBD derajat I. Pada DBD derajat II dijumpai adanya perdarahan spontan. Sedangkan kasus “shock” mencakup DBD derajat III dan IV dijumpai syok yang dalam dengan nadi tidak teraba dan/atau tekanan darah yang tidak terukur. Klasifikasi derajat keparahan penyakit akibat infeksi virus dengue dapat dilihat pada tabel dibawah ini:
Tabel Klasifikasi Derajat Keparahan Penyakit Akibat Infeksi Virus Dengue
| DD/DBD |
Derajat |
Klinis |
Laboratoris |
| DD |
|
Demam disertai 2/lebih tanda-tanda sakit kepal, nyeri retro- orbital, mialgia, artralgia. |
Leukopenis, trombositopenia, tanpa bukti kebocoran plasma. |
| DBD |
I |
Manifestasi DD disertai dengan uji perdarahan spontan. |
Trombositopenia (<100.000/mm3), disertai bukti bukti kebocoran plasma. |
| DBD |
II |
Manifestasi DBD derajat II disertai perdarahan spontan. |
Trombositopenia (<100.000/mm3), disertai bukti kebocoran plasma. |
| DBD |
III |
Manifestasi DBD derajat I disertai perdarahan spontan. |
Trombositopenia (<100.000/mm3), disertai bukti kebocoran plasma. |
| DBD |
IV |
Syok berat disertai dengan tekanan darah dan nadi yang tidak terukur. |
Trombositopenia (<100.000mm3), disertai bukti kebocoran plasma. |
(Djoni, 2006)
Kriteria Diagnosis Penyakit Demam Dengue DD/ Demam Berdarah Dengue (DBD)
Kriteria diagnosis pada dasarnya adalah manifestasi klinis dan laboratoris yang timbul akibat infeksi virus dengue dan dapat digunakan sebagai acuan untuk menetapkan diagnosis definitif adanya infeksi virus dengue (Djoni, 2006). Diagnosis DBD ditegakkan berdasarkan kriteria diagnosis menurut WHO tahun 1986 terdiri dari kriteria klinis dan kriteria laboratoris.
Kriteria Klinis
Manifestasi yang mengindikasikan diagnosis DBD/SSD sebagaimana dikemukakan di bawah ini membantu praktisi untuk menetapkan diagnosis dini DBD/SSD sebelum onset syok di samping untuk menghindari terjadinya overdiagnosis mengenai DBD/SSD. Indikator penting DBD/SSD yang ditemukan melalui pengamatan klinis adalah:
-
Demam tinggi mendadak, tanpa sebab jelas, berlangsung terus menerus selama 2-7 hari.
-
Terdapat manifestasi perdarahan, termasuk uji tourniquet positif, petekie, ekimosis, epitaksis, perdarahan gusi, hematemesis dan/atau melena.
-
Pembesaran hati.
-
Syok, ditandai nadi cepat dan lemah serta penurunan tekanan nadi, hipotensi, kaki dan tangan dingin, kulit lembab dan pasien tampak gelisah. (Hadinegoro. 2000).
Kriteria Laboratoris
Temuan laboratoris berikut membantu penetapan diagnosis DBD/SSD apabila didapatkan manifestasi klinis sebagaimana yang telah dikemukakan.
-
Trombositopenis (≤100.000 sel trombosit/mm3).
-
Hemokonsentrasi (hematokrit meningkat sekurang-kurangnya 20% di atas rata-rata dikaitkan dengan usia, jenis kelamin dan populasi).
Ditemukannya 2 krieria klinis pertama (demam tinggi dan manifesttasi perdarahan) disertai dengan 1 kriteria laboratoris (paling tidak ditemukan adanya peningkatan hematokrit) cukup untuk menetapkan diagnosis professional DBD. Efusi pleura dan/atau hipoalbuminemia dapat memperkuat diagnosis terutama pada pasien anemi dan/atau terjadi perdarahan. Pada kasus syok, adanya peningkatan hematokrit dan adanya trombositopenia mendukung diagnosis DBD (Djoni, 2006).
Nyamuk Penular Penyakit Demam Dengue DD/ Demam Berdarah Dengue (DBD)
Menurut riwayatnya nyamuk penular penyakit demam berdarah yang disebut nyamuk Aedes aegypti pada mulanya berasal dari Mesir yang kemudian menyebar ke seluruh dunia, melalui kapal laut dan udara. Nyamuk hidup dengan subur dibelahan dunia yang memiliki iklim tropis dan subtropis. Nyamuk ini hidup dan berkembang biak pada tempat-tempat penampungan air bersih yang tidak langsung berhubungan dengan tanah seperti: bak mandi/wc, minuman burung, air tendon, air tempayan/gentong, kaleng, ban bekas, dll. Di Indonesia nyamuk Aedes aegypti tersebar luas di seluruh pelosok tanah air, baik di kota-kota maupun desa-desa, kecuali di wilayah yang ketinggiannya lebih dari 1000 meter di atas permukaan laut (Hadinegoro, 2000:17).
Perkembangan hidup nyamuk penular DBD dari telur hinga dewasa membutuhkan waktu sekitar 10-12 hari. Hanya nyamuk betina yang menggigit dan menghisap darah serta memilih darah manusia untuk mematangkan telurnya. Sedangkan nyamuk yang jantan tidak bisa menggigit/menghisap darah, melainkan hidup dari sari binga tumbuh-tumbuhan. Umur nyamuk Aedes aegypti betina berkisar antara 2 minggu samapai 3 bulan atau rata-rata 1,5 bulan tergantung dari suhu kelembaban udara di sekelilingnya. Kemampuan terbangnya berkisar antara 40-100 m dari tempat perkembangbiakannya. Tempat istirahat yang disukainya adalah benda-benda yang tergantung yang ada di dalam rumah, seperti gordin, kelambu dan baju/pakaian di kamar yang gelap dan lembab (Hadinegoro, 2000: 17).
Kepadatan nyamuk ini akan meningkat pada waktu musim hujan, dimana terdapat banyak genangan air bersih yang dapat menjadi tempat berkembang biaknya nyamuk Aedes aegypti, penyakit demam berdarah juga dapat ditularkan oleh nyamuk Aedes albopictus. Tetapi peranan nyamuk ini dalam menyebarkan penyakit demam berdarah kurang jika dibandingkan dengan nyamuk Aedes aegypti. Hal ini karena nyamuk Aedes albopictus hidup dan berkembang biak di kebun atau semak-semak, sehingga lebih jarang kontak dengan manusia dibandingkan dengan nyamuk Aedes aegypti yang berada di dalam dan sekitar rumah (Hadinegoro, 2000:17-18).
Aedes aegypti merupakan spesies nyamuk yang hidup dan ditemukan di negara-negara yang terletak antara 35º LU dan 35º LS pada temperatur udara paling rendah sekitar 10º C. Pada musim panas, spesies ini kadang-kadang ditemukan di daerah yang terletak sampai sekitar 45º LS. Selain itu ketahanan hidup spesies ini juga tergantung pada ketinggian daerah yang bersangkutan dari permukaan laut. Biasanya spesies ini tidak ditemukan di daerah dengan ketinggian lebih dari 1000 m di atas permukaan laut. Nyamuk ini memiliki kebiasaan mencari makan (mengigit manusia untuk dihisap darahnya) sepanjang hari terutama antara jam 08.00-13.00 dan antara jam 15.00-17.00. Sebagai nyamuk domestik di daerah urban, nyamuk ini merupakan vektor utama (95%) bagi penyebaran penyakit DBD. Jarak terbang spontan nyamuk betina jenis ini terbatas sekitar 30-50 meter per hari. Jarak terbang jauh biasanya terjadinya terjadi secara pasif melalui semua jenis kendaraan termasuk kereta api, kapal laut dan pesawat udara (Djoni, 2006:12).
Aedes albopictus merupakan nyamuk kebun yang memperoleh makanan dengan cara menggigit dan menghisap darah berbagai jenis binatang, berkembang biak di dalam lubang-lubang pohon, lekukan tanaman, potongan batang bambu dan buah kelapa yang terbuka. Larva nyamuk jenis ini memiliki habitat hidup dalam genangan air dalam kaleng. Habitat larva yang semacam itu menyebabkan spesies ini banyak dijumpai di daerah pedesaan, pinggiran kota dan taman-taman kota (Djoni, 2006:13).
Puncak kasus DBD diketahui pada musim hujan yaitu dari bulan Desember dampai dengan Maret. Tetapi untuk daerah perkotaan puncak terjadi pada Juni atau Juli yaitu permulaan musin kemarau tiap tahun di beberapa kota seperti Jakarta, Bandung, Yogya dan Surabaya (Hadinegoro, 2000:21).
Penularan Penyakit Demam Berdarah Dengue (DBD)
Terdapat tiga faktor yang memegang peran pada penularan infeksi dengue, yaitu manusia, virus, dan vektor perantara. Virus dengue ditularkan kepada manusia melalui gigitan nyamuk Ae. Aegypti. Nyamuk Ae. albopictus, Ae. polynesiensis dan beberapa spesies lain dapat juga menularkan virus ini tetapi merupakan vektor yang kurang berperan. Nyamuk aedes tersebut dapat menularkan virus dengue kepada manusia baik secara langsung yaitu setelah menggigit orang yang sedang mengalami viremia; maupun secara tidak langsung setelah melalui masa inkubasi dalam tubuhnya selama 8-10 hari sebelum menjadi dakit setelah virus masuk ke dalam tubuh (Hadinegoro, 2000).
Pada nyamuk, sekali virus dapat masuk dan berkembang biak di dalam tubuhnya, maka nyamuk tersebut akan dapat menularkan virus selama hidupnya (infektif). Sedangkan pada manusia, penularan hanya dapat terjadi pada saat tubuh dalam keadaan viremia yaitu 5-7 hari (Hadinegoro, 2000).
Penyakit DBD ditularkan orang yang dalam darahnya terdapat virus dengue. Jika orang digigit nyamuk aedes maka virus dengue masuk bersama darah yang diisapnya. Di dalam tubuh nyamuk itu, virus dengue akan berkembang biak dengan cara membelah diri dan menyebar di seluruh bagian tubuh nyamuk. Sebagian besar virus itu berada dalam kelenjar liur nyamuk. Dalam tempo satu minggu jumlahnya dapat mencapai puluhan atau bahkan ratusan ribu sehingga siap untuk ditularkan kepada orang lain (Hadinegoro, 2000).
Tidak semua orang yang digigit nyamuk aedes yang membawa virus dengue akan terserang DBD. Orang yang memiliki kekebalan tubuh yang cukup terhadap virus dengue, tidak akan terserang penyakit ini, meskipun dalam darahnya terdapat virus. Sebaliknya pada orang yang tidak memiliki kekebalan tubuh yang cukup terhadap virus dengue, maka orang tersebut akan sakit demam ringan atau bahkan sakit berat, yaitu demam tinggi disertai perdarahan bahkan syok, tergantung dari tingkat kekebalan tubuh yang dimilikinya (Hadinegoro, 2000).
Referensi:
- Djoni, Djunaedi. 2006. Demam Berdarah Dengue Epidemiologi, Imunopatologi, Patogenesis, Diagnosis, dan Penatalaksanaannya. Malang: UMM Press
- Hadinegoro, Sri Rezeki H. 2000. Demam Berdarah Dengue: Naskah Lengkap Pelatihan bagi Pelatih dokter Spesialis Anak dan Dokter Spesialis Penyakit Dalam dalam Tatalaksana Kasus DBD
- WHO, 2004. Panduan Lengkap Pencegahan dan Pengendalian Dengue dan Demam Berdarah Dengue. Jakarta: Penerbit Buku Kedokteran.