Secara umum, istilah alergi dipakai dalam konteks reaksi hipersensitivitas yang disebabkan oleh reaksi imun yang berakibat buruk terhadap jaringan atau mengganggu proses fisiologik manusia. Reaksi imun tersebut dicetuskan oleh adanya kompleks biokimiawi atau respons inflamasi yang menghasilkan gejala klinis. Respons tersebut bergantung pada tingkat reaktivitas reseptor jaringan yang terlibat dan sel efektor. Pengertian alergi makanan mencakup reaksi imunologik terhadap makanan atau bahan pelengkap makanan.
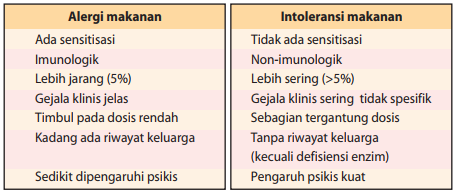
Istilah alergi makanan (food hypersensitivity) perlu dibedakan dengan intoleransi makanan (food intolerance atau food sensitivity). Alergi makanan adalah reaksi terhadap makanan yang dapat berulang, mempunyai latar belakang reaksi imunologik abnormal. Di lain pihak, pada intoleransi makanan, terdapat faktor makanan itu sendiri, seperti kontaminasi toksin bakteri, kandungan farmakologik (seperti tiramin yang terdapat pada keju yang telah lama), atau kelainan metabolik (seperti defisiensi enzim laktase).
Gambar Perbedaan intoleransi makanan dengan alergi makanan
Intoleransi makanan bertalian dengan semua jenis reaksi fisiologik abnormal terhadap makanan atau bahan pelengkap makanan. Termasuk dalam kategori ini ialah reaksi idiosinkratik (misal intoleransi laktosa), keracunan makanan, dan reaksi farmakologik (misal terhadap kafein, tiramin).
Intoleransi makanan merupakan reaksi terhadap makanan yang dapat berulang, tidak mengenakkan, bukan psikologis, dengan latar belakang non-imunologik, seperti defisiensi enzim (misal defisiensi laktase), farmakologis (misal reaksi terhadap kafein), pelepasan histamin non-imunologis (misal sehabis makan sejenis kerang), dan iritasi langsung (oleh isi lambung pada esofagus sehingga terjadi esofagitis).
Reaksi Hipersensitivitas
Sebagian besar alergi makanan dasarnya adalah reaksi hipersensitivitas tipe III yang diperankan oleh kompleks antigen-antibodi. Reaksi alergi makanan dapat timbul tanpa keterlibatan IgE, seperti pada trombositopenia akibat alergi terhadap susu sapi yang diperankan oleh reaksi antibodydependent cell-mediated cytotoxicity (reaksi hipersensitivitas tipe II), dan reaksi kompleks antigen-antibodi (reaksi hipersensitivitas tipe III) dan reaksi imunologik lain, seperti antibodi anti-IgA gliadin pada celiac disease.
Pada reaksi hipersensitivitas tipe lambat (reaksi hipersensitivitas tipe IV), gejalanya timbul setelah beberapa jam sampai beberapa hari kemudian dan sering memberikan gejala pada saluran cerna. Sampai saat ini, masih sulit membuktikan patogenesis alergi makanan yang didasari reaksi hipersensitivitas tipe II dan IV.
Diperkirakan sebagian besar alergi makanan didasari oleh reaksi hipersensitivitas tipe I (yang diperankan oleh IgE), reaksi hipersensitivitas tipe III, atau kombinasi keduanya.
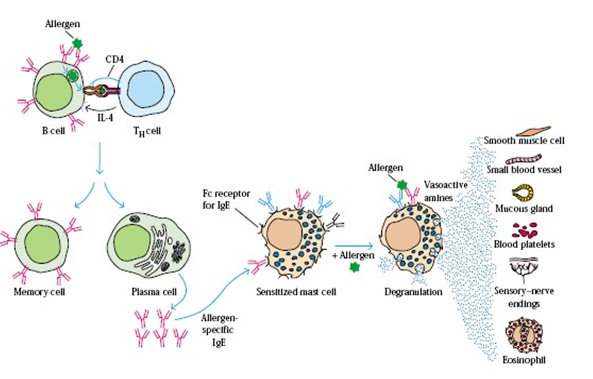
Alergi makanan dibagi menjadi dua jenis, dengan keterlibatan IgE dan tanpa keterlibatan IgE. Pada reaksi ini, terdapat penetrasi molekul antigen ke dalam tubuh dan merangsang reaksi imunologik. Reaksi ini tidak timbul saat kontak pertama dengan antigen, tetapi gejala akan timbul pada pajanan yang kedua kali dengan alergen yang sama. Gell & Coomb mengklasifikasikan reaksi alergi/hipersensitivitas ke dalam 4 kelas:
1. Reaksi alergi tipe I
Pada keadaan anafilaksis terhadap makanan, telah lama diketahui bahwa alergen makanan, yang berikatan dengan IgE spesifik untuk kedua kalinya, akan memicu degranulasi sel mast, mengakibatkan dilepaskannya mediatormediator kimia.
Reaksi tipe 1 ini terdiri dari 2 fase, yaitu fase cepat dan fase lambat.
-
Reaksi alergi fase cepat timbul saat kontak dengan antigen sampai dengan 1 jam sesudahnya. Pada fase cepat ini, akan dilepaskan mediator-mediator kimia karena degranulasi sel mast atau basofil. Mediator tersebut ada yang telah terbentuk, seperti histamin dan beberapa enzim, ada pula yang baru dibentuk, seperti prostaglandin D2, Leukotrien D4, Leukotrien C4, bradikinin, dan platelet activating factor.
Mediator-mediator ini selanjutnya menimbulkan efek lokal, seperti diare dan kolik pada saluran cerna, serta meningkatkan absorpsi antigen makanan sejenis atau antigen lain. Keadaan ini juga akan menimbulkan efek sistemik, seperti bronkokonstriksi dan pengendapan kompleks imun yang akan 2 menimbulkan keluhan urtikaria.
-
Fase kedua adalah reaksi alergi fase lambat. Reaksi ini mulai berlangsung 2-4 jam pasca-pajanan, dengan puncak setelah 6-8 jam, dan dapat berlangsung sampai 24-48 jam.
Reaksi alergi fase lambat akan melibatkan pelepasan mediator kimia, terutama eosinofil (seperti eosinophilic cationic protein [ECP], eosinophilic-derived protein, major basic 9 protein, dan eosinophilic peroxidase).
2. Reaksi alergi tipe II Disebut juga reaksi sitotoksik.
Reaksi ini terjadi akibat terbentuknya antibodi jenis IgG atau IgM terhadap antigen yang merupakan bagian sel pejamu. Antibodi tersebut dapat mengaktifkan sel yang memiliki reseptor Fc-R. Ikatan antigenantibodi dapat pula mengaktifkan komplemen yang, melalui reseptor C3b, memudahkan fagositosis atau menimbulkan lisis. Contoh reaksi tipe II ini ialah pada keadaan trombositopenia yang berhu- 1,6,8 bungan dengan alergi susu sapi.
3. Reaksi alergi tipe III Disebut juga reaksi kompleks imun.
Reaksi ini terjadi apabila ditemukan ikatan antigen-antibodi dalam sirkulasi darah atau jaringan, yang mengaktifkan komplemen. Dalam keadaan normal, ikatan antigen-antibodi ini secara cepat dimusnahkan oleh sistem retikuloendotelial tanpa menimbulkan kondisi patologis. Namun, bila terdapat kompleks imun dalam konsentrasi tinggi disertai ukuran kompleks imun yang kecil, kompleks tersebut akan sulit dimusnahkan. Selanjutnya, kompleks imun ini akan mengendap pada kapiler atau jaringan dan akan mengaktifkan komplemen untuk kemudian merangsang sel mast dan basofil.
Zat vasoaktif yang dilepaskan akan menimbulkan vasodilatasi, peningkatan permeabilitas vaskuler, dan reaksi inflamasi. Kompleks imun ini akan memberikan gejala sesuai dengan lokasi pengendapannya. Jika target organnya saluran cerna, akan terjadi kolik abdominal atau diare. Apabila kompleks ini mengendap di hidung, akan timbul gejala kongesti atau rinorea.
Reaksi tipe III ini merupakan bentuk yang paling sering ditemukan pada kasus alergi makanan.
4. Reaksi alergi tipe IV Reaksi ini juga dikenal sebagai reaksi imun seluler, karena tidak terdapat peran antibodi.
Pada reaksi ini, antigen yang datang dari luar akan dipresentasikan oleh sel APC ke sel Th1 yang bergantungMHC II. Sel Th1 yang diaktifkan akan melepas berbagai sitokin, antara lain macrophage inhibitory factor (MIF), macrophage activating factor (MAF), dan interferon (IFN), yang akan mengaktifkan makrofag dan merupakan sel efektor yang menimbulkan kerusakan jaringan.
Respons yang timbul pada reaksi tipe IV ini berkisar antara 24-48 jam setelah pajanan. Beberapa kasus alergi susu sapi tergolong reaksi tipe IV ini, yang telah 8 terbukti secara laboratoris.
Alergen Makanan

Kandungan makanan antara lain terdiri dari lemak, kabohidrat, dan protein. Kandungan yang sering bersifat alergen adalah glikoprotein yang larut dalam air dengan berat molekul antara 18.000-36.000 Dalton.
Umumnya, alergen ini stabil terhadap pemanasan serta tahan terhadap asam dan enzim protease. Meskipun dalam jumlah sedikit, alergen dapat menimbulkan sensitisasi dan menimbulkan gejala pada individu atopik; beberapa mikrogram alergen inhalan sudah dapat merangsang pembentukan IgE.
Dalam konteks alergi makanan, tidak dapat diduga berapa banyak protein yang diserap, berapa lama kontak dengan sistem imun, dan berapa cepat alergen yang dimakan dipecah untuk dapat diserap; diperkirakan 1 mikrogram laktoglobulin sudah dapat menimbulkan sensitisasi.
Hanya sebagian kecil makanan yang dilaporkan bersifat alergen yang dapat memberikan reaksi alergi; alergen utama pada susu sapi ialah laktoglobulin, kuning dan putih telur mempunyai alergen utama ovomukoid, alergen utama pada kacang dan soya adalah albumin, visilin, dan legumin, sementara alergen utama pada udang terdapat pada ototnya (yang disebut tropomiosin).
Susu sapi terdiri dari kurang lebih 25 macam protein yang memproduksi antibodi spesifik pada manusia. Antigen tersering pada susu sapi adalah kasein (80%) dan whey (20%). Whey terdiri dari laktoglobulin, laktalbumin, bovine serum albumin (BSA) dan bovine gammaglobulin.
Bahan penyedap dan zat warna juga dapat merupakan alergen, seperti aspartam, zat warna merah, kuning, dan hijau, nitrit, serta monosodium glutamat.
Patofisiologi Alergi Makanan
Reaksi simpang pada makanan (berakibat merugikan bagi manusia) pada dasarnya dibagi menjadi 2 bagian besar, yaitu reaksi imunologik (melalui mekanisme imun atau hipersensitivitas (alergi makanan)) dan reaksi non-imunologik (tidak melalui mekanisme imun (intoleransi makanan).
Reaksi alergi makanan sendiri dibagi menjadi dua, dengan keterlibatan IgE dan tanpa keterlibatan IgE.
Alergi makanan merupakan bagian dari reaksi hipersensitivitas gastrointestinal umum, yakni hiperresponsivitas imunologik terhadap antigen spesifik, yang dapat berasal dari makanan sehari-hari atau mikroorganisme patogen maupun produknya, atau terhadap antigen milik sendiri (self-antigen) yang disajikan atau dipresentasikan tidak semestinya.
Pada alergi makanan, terdapat penetrasi molekul antigen ke dalam tubuh, yang merangsang reaksi imunologik. Reaksi ini tidak timbul saat kontak pertama dengan antigen, tetapi gejala akan timbul pada pajanan yang kedua kali dengan alergen yang sama. Umumnya, pajanan ulang oleh substansi antigenik/ alergen akan meninggikan respons imun sekunder yang bersifat spesifik.
Pada kasus hipersensitivitas/alergi, terjadi reaksi imun berlebihan yang justru menimbulkan kerusak an jaringan atau gangguan fungsional di dalam tubuh. Alergen makanan diabsorpsi dari mulut dan saluran cerna, tetapi jumlah alergen yang diperlukan untuk dapat mencetuskan respons imun terutama bergantung pada permeabilitas mukosa saluran cerna. Setiap kondisi yang mengakibatkan peningkatan permeabilitas mukosa saluran cerna akan memudahkan reaksi alergi yang lain untuk timbul.
Target utamanya ialah pada epitelium, yang akan menimbulkan perubahan sekresi asam lambung, transpor ion, produksi mukus, dan fungsi sawar (barrier) fisik mukosa. Secara struktural, kerusakan mukosa usus ditunjukkan dengan adanya edema, disrupsi enterosit, dan perubahan enzimatik. Pada pemeriksaan endoskopi, kemungkinan ditemukan gambaran mukosa hiperemis, edema, bercak-bercak kemerahan, dan kadangkadang ditemukan perdarahan submukosa.
Pajanan antigen/alergen di dalam lumen usus individu yang telah tersensitisasi akan menimbulkan degranulasi sel mast, yang selanjutnya melepaskan mediator-mediator kimia yang kemudian akan berpengaruh langsung pada epitelium, endotelium, dan otot polos, atau memberi pengaruh tidak langsung melalui serabut saraf.
Keadaan ini merupakan manifestasi reaksi hipersensitivitas tipe langsung atau cepat yang diperantarai oleh antibodi IgE. Selain sel mast, sel lainnya (seperti neutrofil dan, khususnya, eosinofil) ikut berperan dalam memodulasi reaksi hipersensitivitas, baik secara langsung maupun tidak langsung (berinteraksi dengan sel mast).
Berdasarkan konsep penyakit alergi terbaru yang menyatakan bahwa penyakit alergi adalah penyakit sistemik dengan menifestasi klinis pada organ sasaran, tidak ter tutup kemungkinan penyakit ini mempunyai manifestasi klinis pada organ hidung, telinga, dan tenggorok.
Gangguan akibat reaksi hipersensitivitas terhadap makanan pada saluran napas bagian atas dapat terjadi melalui 3 cara, yakni
- alergen yang diserap di usus, atau mediator kimia yang mencetuskan respons hipersensitivitas di usus, dibawa aliran darah hingga mencapai saluran napas atas,
- alergen terhirup ke dalam saluran napas sewaktu makan dan minum,
- kontak faring dengan alergen ketika menelan.
Keadaan ini membuat diagnosis reaksi alergi makanan pada saluran napas atas sulit ditegakkan; di samping itu, terdapat reaksi silang antara beberapa alergen makanan dengan alergen inhalan, yang juga mempersulit penegakan diagnosis alergi makanan pada saluran napas atas.
Reaksi silang antara makanan dan alergen inhalan yang tersering adalah antara tepung sari (alergen inhalan) dan molekul makanan yang homolog (seperti profilin). Tingginya kasus alergi makanan pada bayi dan anak karena pada bayi baru lahir dan anak, terdapat peningkatan permeabilitas mukosa saluran cerna.
Manifestasi Klinis
Alergi makanan dapat dibedakan menjadi dua jenis, yaitu
- dengan keterlibatan (diperantarai) IgE, yang secara klinis dikenal sebagai alergi makanan jenis tetap (fixed atau immediate type) dan
- tanpa keterlibatan (tidak diperantarai) IgE, yang secara klinis dikenal sebagai alergi makanan jenis siklik (cyclic atau delayed type).
1. Alergi makanan jenis tetap
Alergi makanan jenis ini melibatkan respons IgE yang memberikan gejala dalam waktu beberapa detik sampai beberapa jam setelah kontak dengan 1 alergen. Beberapa penderita mengeluhkan gejala urtikaria yang timbul lambat sampai 24 jam setelah pajanan.
Sensitivitas terhadap makanan menetap bertahun-tahun, bahkan dalam waktu yang tak-terbatas. Reaksi yang timbul cepat, jelas, dan sering kali berat. Apabila telah terjadi reaksi sensitisasi, gejala akan selalu timbul jika individu tersebut terpajan alergen yang sama.
Gejala yang timbul tidak ditentukan oleh kuantitas makanan yang dikonsumsi; jumlah alergen yang minimal sekalipun dapat menimbulkan gejala. Saat IgE pertama kali ditemukan tahun 1966, beberapa penelitian telah menyokong fakta bahwa alergi makanan jenis tetap ini merupakan reaksi hipersensitivitas tipe I yang diperantarai IgE.
Alergi makanan jenis ini dapat memberikan gejala klinis bermacammacam, seperti flushing, dermatitis atopik, eksema, asma, rinitis alergi, konjungtivitas alergi, urtikaria, angioedema, oral allergy syndrome, gangguan gastrointestinal, hingga reaksi anafilaktik yang fatal.
2. Alergi makanan jenis siklik
Tipe ini pertama kali dikemukakan oleh Rinkel, berdasarkan pengamatan klinis terhadap hasil pengaturan diet makanan pada penderita alergi. Pada jenis ini, gejala dapat timbul beberapa jam sampai beberapa hari setelah mengonsumsi makanan. Jenis ini tidak melibatkan IgE dan mewakili 60-80% dari seluruh kasus alergi makanan yang ditemukan dalam klinik.
Sementara itu, Boyles menyatakan bahwa 95% kasus alergi makanan tergolong jenis siklik dan sisanya jenis tetap. Reaksi alergi makanan jenis siklik diduga diperantarai IgG dan merupakan reaksi kompleks imun (tipe III).
Tipe siklik ini dapat dibedakan dengan tipe tetap berdasarkan ketergantungannya terhadap jumlah makanan yang dikonsumsi dan seberapa sering konsumsi tersebut. Pada beberapa kasus, reaksi akan timbul apabila penderita mengonsumsi makanan dalam jumlah banyak atau sering; dalam hal ini, reaksi hanya akan timbul dengan jumlah alergen yang besar yang dapat membentuk kompleks imun.
Tipe siklik ini memiliki stadium berdasarkan gejala yang ditimbulkannya:
Stadium 1 - sensitisasi tersamar (masked sensitization)
Pada stadium ini, penderita tidak menyadari bahwa ia alergi terhadap makanan yang dikonsumsi, tetapi merasakan gejala alergi yang kronis. Jika makanan tersebut dikonsumsi terusmenerus, kompleks imun akan terus terbentuk dan gejala alergi berlangsung kronik. Pada stadium ini, terdapat fenomena masking, yaitu pemajanan terhadap antigen yang jumlahnya sedikit, tetapi sering tidak menimbulkan gejala.
Dengan demikian, penderita merasa sehat-sehat saja, bahkan kadang-kadang ketagihan makanan tersebut.
Stadium 2 - omission
Apabila makanan penyebab alergi tidak dikonsumsi dalam 4-5 hari, antigen yang berada dalam tubuh akan dimusnahkan oleh sistem pencernaan dan aliran darah, tetapi masih terdapat titer antibodi IgG spesifik yang tinggi dalam sirkulasi darah. Hal ini dapat menimbulkan eksaserbasi gejala (withdrawal symptoms).
Gejala yang timbul ini dapat sedemikan beratnya serta bisa berlangsung hingga 4 hari karena adanya penurunan titer antigen dan keseimbangan kompleks antigen-antibodi.
Stadium 3 - hyperacute sensitization
Pada stadium ini, terdapat konsentrasi antibodi yang tinggi dalam sirkulasi. Jika terdapat alergen makanan dalam jumlah besar, akan terbentuk kompleks imun yang pada akhirnya menimbulkan gejala. Keadaan ini merupakan dasar bagi tes provokasi makanan (oral challenge).
Stadium ini berlangsung selama 4 sampai 12 hari. Tes provokasi makanan dilakukan pada hari ke-4 atau ke-5. Sebelumnya, pasien puasa dari makanan yang akan diuji. Jika tes provokasi dilakukan lewat dari waktu tersebut, reaksi yang timbul menjadi lebih ringan dan sulit diidentifikasi. Namun, apabila tes dilakukan tanpa eliminasi makanan yang dicurigai minimal selama 4 hari, gejala bisa tidak muncul karena fenomena masking.
Stadium 4 - active sensitization
Gejala akan timbul jika individu mengonsumsi makanan yang bersifat antigen, dan reaksi yang timbul biasanya tidak begitu berat. Karena itu, tes provokasi makanan dilakukan pada hari ke-5 hingga ke-12 setelah eliminasi. Pajanan terhadap alergen makanan dapat menyebabkan gejala yang ringan atau tanpa gejala sama sekali, kecuali jika terjadi pajanan berulang.
Stadium 5 - latent sensitization
Tidak adanya alergen makanan dalam waktu tertentu akan menurunkan konsentrasi antibodi sehingga timbul toleransi. Jika alergen mak anan dikonsumsi pada stadium ini, akan timbul gejala ringan atau tidak muncul gejala sama sekali, kecuali jika terjadi pajanan berulang.
Stadium 6 & 7- tolerance to food
Stadium ini timbul setelah 4-5 bulan tubuh tidak terpajan alergen. Konsentrasi antibodi sedemikian rendahnya sehingga tidak memunculkan gejala. Pada stadium ini, makanan dapat diberikan dalam diet secara rotasi agar tidak terjadi peningkatan titer antibodi yang dapat mencetuskan gejala.
Stadium 8 & 9 - sensitization
Jika pasien mengonsumsi kembali makanan pencetus alerginya, terjadi peningkatan titer antigen tersebut, yang akan menstimulasi memori limfosit sehingga terbentuklah antibodi yang baru. Kondisi ini menyebabkan peningkatan kompleks imun dan, pada akhirnya, menimbulkan gejala.
Diagnosis
Gambar Alur diagnostik alergi makanan
Diagnosis alergi makanan ditegakkan berdasarkan:
• Anamnesis
Anamnesis tidak hanya ditujukan untuk mendapatkan keterangan tentang makanan penyebab alergi, tetapi sedapat mungkin harus bisa memberikan gambaran apakah keluhan pasien benarbenar karena reaksi hipersensivitas atau bukan. Juga harus didapatkan keterangan mengenai gejala klinis alergi pada sistem tubuh lain, seperti pada kulit, telinga, mata, saluran napas, dan saluran cerna.
Anamnesis dimulai dengan identifikasi gejala hidung, telinga, dan tenggorok. Pada hidung, mungkin ditemukan gejala klasik rinitis alergi, hidung tersumbat, dan gejala sinusitis. Pada telinga, bisa terdapat keluhan rasa penuh dan gangguan pendengaran.
Pada tenggorok, keluhan penderita dapat berupa disfagia, tenggorok berlendir, suara parau, atau bahkan sesak napas. Perlu diketahui pula tentang kemungkinan adanya keterkaitan antara munculnya gejala-gejala tersebut dengan pajanan alergen inhalan dan makanan tertentu.
Perlu juga diketahui kemungkinan gejala alergi di bagian tubuh lain, misalnya paru, kulit, dan saluran pencernaan. Anamnesis yang teliti perlu dilakukan setelah penderita atau orang tua mengamati terjadinya serangan selama 2-3 bulan tanpa mengubah pola makan, kecuali pada penderita dengan serangan asma berat.
Anamnesis terperinci berfokus pada jenis makanan pencetus gejala, proses pengolahan makanan (direbus, dipanggang, atau dalam bentuk mentah), rentang waktu antara konsumsi makanan dengan timbulnya gejala, gejala yang timbul, jumlah makanan yang dapat menimbulkan gejala yang sama, dan apakah selalu timbul bila mengonsumsi makanan yang dicurigai.
Penting ditanyakan juga tentang faktor lain yang mempermudah timbulnya gejala, 8 misalnya setelah olahraga. Riwayat penyakit dahulu pada masa kanak-kanak, seperti intoleransi terhadap susu formula, kolik, gastroenteritis, batuk kronik berulang yang membaik dan muncul dengan perubahan pola makan, eksema atau dermatitis pada waktu kecil, ruam popok (diaper rash), dan penyakit telinga kronik. Riwayat atopi dalam 1 keluarga harus juga ditanyakan.
• Pemeriksaan fisik
Pemeriksaan fisik THT yang dapat dikerjakan meliputi rinoskopi anterior dan posterior, otoskopi, pemeriksaan mukosa faring, dan laringoskopi tidak langsung. Pada pemeriksaan hidung, dapat ditemukan allergic shiner, allergic salute, mukosa hidung yang livide disertai dengan sekret encer dan jernih, atau polip nasi. Rinoskopi dapat memperlihatkan hipertrofi konka atau polip, warna livide atau hiperemis, sekret encer atau kental, dan meatus media yang menyempit atau terisi jaringan patologik.
Pada otoskopi, dapat terlihat membran timpani yang retraksi, pergerakan membran timpani yang berkurang, perforasi, cairan di ruang timpani, kulit daun telinga yang kemerahan dan bersisik, otitis eksterna kronik disertai rasa gatal tanpa tanda-tanda infeksi, dan adanya sekret yang menetap di telinga tengah. Pada pemeriksaan mulut dan tenggorok, dapat dijumpai hipertrofi gingiva, geographic tongue, hipertrofi tonsil, arkus palatum tinggi, penebalan dinding lateral faring, serta edema daerah epiglotis dan 15 pita suara.
Pemeriksaan faring dapat menunjukkan mukosa faring yang hiperemis, tertutup lendir kental, atau ada granulasi. Pemeriksaan laringoskopi tidak langsung dapat memperlihatkan timbunan saliva pada hipofaring dan edema pada pintu masuk esofagus atau pada plika vokalis. Pemeriksaan terutama difokuskan untuk mencari tanda-tanda atopi, seperti likenifikasi, kulit seperti kerang dan bersisik (sebagaimana sering dijumpai pada penderita dermatitis atopi).
Pada pemeriksaan paru, dapat ditemukan gejala mengi dan batuk kronis, seperti pada asma. Pada penderita anak, status gizi harus dinilai untuk melihat apakah telah terjadi kekurangan gizi akibat diet yang diberikan.
• Pemeriksaan Penunjang
Pemeriksaan penunjang untuk membantu diagnosis alergi makanan meliputi:
Alur Penegakan Diagnosis Alergi Makanan
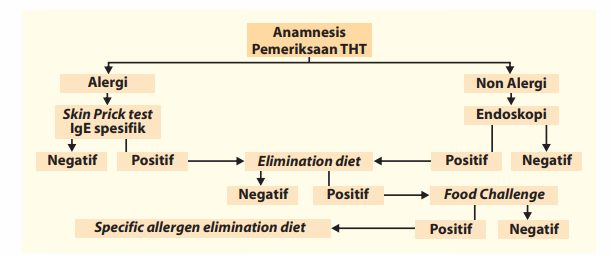
Diagnosis alergi makanan ditegakkan berdasarkan anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang. Banyak jenis uji diagnostik untuk menegakkan diagnosis alergi makanan, yang bisa dipilih mana yang murah dan mudah atau praktis untuk dilakukan di poliklinik.
Jika setelah anamnesis dan pemeriksaan fisik THT dicurigai adanya alergi makanan, dilakukan skin prick test atau pemeriksaan IgE spesifik. Skin prick test sering dan mudah dikerjakan (nilai prediksi positif 50%, nilai prediksi negatif 95%), cocok untuk pelayanan klinik dan bermanfaat terutama untuk mengeksklusi makanan tertentu sebagai penyebab alergi.
Pemeriksaan IgE spesifik mempunyai nilai prediksi sama dengan skin prick test, tetapi lebih mahal sehingga hanya dilakukan apabila skin prick test tidak dapat dilakukan, misalnya pemakaian antihistamin tidak dapat dihentikan, pemakaian kortikosteroid topikal pada daerah skin prick test, dan adanya kelainan kulit pada daerah skin prick test.
Pemeriksaan endoskopi saluran cerna diperlukan apabila pada anamnesis kemungkinan alergi makanan diragukan, untuk membedakan dengan gangguan saluran cerna lainnya.
Pemeriksaan ini sangat penting untuk mengetahui ada tidaknya perubahan pada mukosa lambung, duodenum, ileum, maupun kolon.
Pada tes menghindari makanan (elimination diet), penderita diminta menghindari makanan tertentu (berdasarkan anamnesis dan hasil skin prick test) selama 6-8 minggu. Apabila dalam masa itu tidak muncul gejala, tes dianggap positif. Tes ini mempunyai kelemahan, yaitu sering dirancukan oleh faktor pencetus alergi lainnya, baik pada saluran napas maupun organ lain (misalnya, infeksi saluran napas dan alergi inhalan).
Referensi :
- Trevino JR. Food allergy and hypersensitivity. In: Textbook of allergy and immunology, an otolaryngologic approach. Lippincott Williams & Wilkins, 2002.
- Ring J, Brockow K, Behrend H. Adverse reactions to foods. J Chromatogr B. 2001.
- Sampson HA. Food allergy. J Allerg Clin Immunol. 2003.
- Renner B. Definition of food allergy and intolerance. Terminology. The International Symposium on Food Allergy in Infancy; 1991 Dec 3-4; Palma de Mallorca, Spain.
- Anderson JA. The establishment of common langguage concerning adverse reaction to food and food additivies. J Allergy Clin Immunol. 1986.
- Boyles JH. Food allergy. In: Hellen FK, ed. Otolaryngologic Allergy and immunology. WB Saunders Company, 1989.
- Golbert MT. Food Allergy and immunologic diseases of the gastrointestinal tract. In: Allergic diseases, diagnosis and management. 4th ed. JB Lippincott Comp. 1993.
- Sjawitri PS. Alergi makanan pada bayi dan anak. Proc. Symposium on Allergy Clinical Immunology Update. Bekasi, 20-21 Desember 2001.
- Irawati N, Kasakeyan E, Rusmono N. Alergi hidung. Dalam: Soepardi EA et al, eds. Buku ajar ilmu penyakit telinga hidung dan tenggorok. Ed. 5. Jakarta: Balai Penerbit FKUI, 2001.
- Lee TDG, Swieter M, Befus D. Mastcells, eosinophils and gastrointestinal hypersensitivity. Immunol Allerg Clin N Amer. 1998.
- Kulczycki A. Adverse reactions to food and food allergy. In: Korenblat PE, ed. Allergy theory and practice. 2nd ed. 1992.
- Martinez GA, Castilo PD, Garcia FG, Luna PC, Garcia SJA, Nogales EC. Prevalence of food allergy/intolerance in children: result from a population survey. J Allerg Clin Immunol. 2000.
- Mygind N, Dahln R, Pedersen S, Thestrup PK. Essential allergy. 2nd ed. Oxford: Blackwell Science Ltd, 199.
- Robert GC, Golder NDB, Lack G. Food as aeroallergen in childhood asthma. J Allergy Clin Imunol. 1999.
- Crespo JF, James JM, Rodrigues J. Diagnosis and therapy of food allergy. Mol Nutr Food Res. 2004.
- Sampson HA. Food allergy: immunopathogenesis and clinical disorders. J Allerg Clin Immunol. 1999.
- Sampson HA. Food allergy: diagnosis and management. J Allerg Clin Immunol. 1999.